В лёгких случаях бывает достаточно нескольких дней в стационаре, в тяжёлых — не избежать операции.

Панкреатит — это воспаление поджелудочной железы. Заболевание не то чтобы частое: до 100 случаев на каждые 100 тысяч населения.
Тем не менее в России острый панкреатит долгое время был первым в списке причин «острого живота» — то есть сильнейшей боли, из‑за которой люди вынуждены вызывать скорую.
Сегодня воспаление поджелудочной уступило лидерство острому аппендициту. Однако заболевание по‑прежнему остаётся опасным: примерно 3 человека из каждых 100, обратившихся за помощью, умирают.Поэтому так важно уметь вовремя распознать воспаление поджелудочной и не пропустить возможное развитие осложнений.
Когда надо срочно обращаться за помощью
Немедленно набирайте 103 или 112, если присутствуют симптомы «острого живота»:
- сильная резкая боль в районе желудка (в верхней части живота, примерно по центру), которая нарастает со временем;
- тошнота или рвота;
- лихорадка, озноб;
- ускоренное сердцебиение;
- одышка;
- желтоватый цвет кожи или белков глаз.
Такие признаки говорят о том, что воспаление достигло серьёзных масштабов и, возможно, затронуло соседние органы — желчный пузырь, печень, почки. Это смертельно опасно.
В том случае, если симптомов «острого живота» нет, но подозрения по поводу панкреатита остаются, можно разбираться дальше.
Каковы причины панкреатита
В отличие от многих других воспалительных процессов, воспаление поджелудочной вызвано отнюдь не вирусами или бактериями.
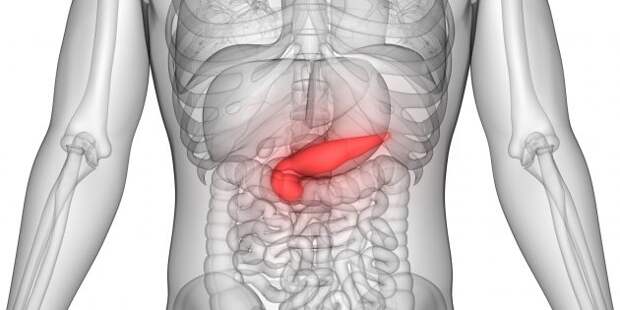
Иллюстрация: Magic mine / Shutterstock
Поджелудочная железа расположена под желудком и играет важнейшую роль в пищеварении: вырабатывает гормон инсулин и необходимые для переваривания пищи ферменты.
В норме они сразу же поступают в кишечник, но иногда могут задерживаться в поджелудочной.В особых случаях ферменты активируются раньше, чем надо, и начинают переваривать саму поджелудочную железу. Возникает воспаление.
Причинами такого процесса могут быть.
- Злоупотребление алкоголем. Это самый распространённый фактор, приводящий к развитию острого панкреатита.
- Камни в желчном пузыре. Они могут блокировать в том числе протоки, по которым движутся пищеварительные ферменты.
- Ожирение.
- Разнообразные травмы поджелудочной, включая хирургические операции (например, связанные с удалением камней из желчного пузыря).
- Высокий уровень кальция в крови.
- Аутоиммунные заболевания.
- Приём некоторых лекарств.
- Повышенный уровень триглицеридов в крови.
- Курение.
В некоторых случаях причину панкреатита установить не удаётся.
Каким бывает панкреатит
В зависимости от того, насколько активно идёт воспаление и как долго оно длится, различают два типа панкреатита:
- Острый. Он возникает внезапно и может пройти сам собой, как только застой ферментов прекратится. Но может перерасти и в опасное для жизни состояние.
- Хронический. Появляется после повторных приступов острого панкреатита, который проходит сам, без лечения. Ткань поджелудочной железы из‑за ферментных атак разрушается, покрывается рубцами. Вывод ферментов ухудшается. Воспаление становится хроническим. Высок риск, что однажды оно перерастёт в тяжёлую форму острого панкреатита.
Каковы симптомы панкреатита
У каждого из типов воспаления поджелудочной свои признаки.
Симптомы острого панкреатита
Острый панкреатит обычно начинается после еды, при этом боль:
- появляется в верхней части живота, ближе к центру;
- иногда отдаёт в спину, кажется, будто опоясывает;
- возникает внезапно или нарастает постепенно;
- бывает как сильной, так и ноющей, вполне терпимой;
- может длиться несколько дней.
Если воспаление нарастает и становится опасным, появляются дополнительные симптомы: тошнота, рвота, повышение температуры и прочие признаки «острого живота», о которых мы писали выше.
Симптомы хронического панкреатита
Прежде всего — регулярная боль в верхней части живота. Она редко бывает сильной, а в некоторых случаях настолько лёгкая, что люди вообще не обращают на неё внимания.
У хронического панкреатита может вообще не быть симптомов, пока не возникнут осложнения.
Однако довольно часто присутствуют характерные признаки:
- регулярная и на первый взгляд необъяснимая тошнота;
- частые поносы;
- жирный, дурно пахнущий стул (стеаторея);
- потеря веса при том, что ни образ жизни, ни рацион не менялись.
Что делать при подозрении на панкреатит
Любое регулярное побаливание живота, особенно если оно сопровождается другими симптомами (тошнотой, нарушениями пищеварения) — повод идти к терапевту или гастроэнтерологу. Это важно по ряду причин.
Во‑первых, это может быть вовсе не панкреатит. Что именно болит в животе, выяснит только специалист после обследования. А варианты многогранны — от диспепсии, синдрома раздражённого кишечника или патологии желчевыводящей системы до развивающегося онкологического заболевания.
Во‑вторых, если речь всё же о панкреатите, его ни в коем случае нельзя запускать. Даже если боль в животе появляется лишь изредка и кажется незначительной. Без лечения панкреатит может спровоцировать другие состояния, иногда очень серьёзные и даже смертельно опасные.
- Сахарный диабет. В повреждённой воспалением поджелудочной нарушается выработка инсулина, что становится спусковым крючком для развития диабета.
- Псевдокисты. Из‑за острого панкреатита в одной или нескольких альвеолах поджелудочной железы может скапливаться жидкость (в таком случае говорят о формировании кистоподобного «кармана»). Разрыв большой псевдокисты может привести к внутреннему кровотечению и стать причиной перитонита.
- Почечная недостаточность. Острый панкреатит может привести к воспалению и тяжёлому повреждению почек.
- Проблемы с дыханием. За счёт того, что поджелудочная железа отвечает и за выработку некоторых гормонов, её повреждение может вызвать изменения в организме, которые повлияют на работу лёгких.
- Рак поджелудочной железы.
Как лечить панкреатит
Сначала надо уточнить диагноз. Врач проведёт осмотр, расспросит о симптомах, времени появления боли, предложит сдать некоторые тесты. Обычно это:
- Анализы крови. Они помогут подтвердить воспаление и обнаружить повышенный уровень ферментов поджелудочной железы.
- Анализ кала. Снижение панкреатической эластазы-1 в кале говорит о нарушении функции поджелудочной железы.
- Визуализирующие методы исследования (УЗИ, КТ, МРТ органов брюшной полости). Цель — оценить степень воспаления поджелудочной железы, а также возможную патологию желчевыводящей системы (камни, например).
Лечение зависит от формы заболевания.
Лечение острого панкреатита
Только в стационаре. Терапия включает в себя:
- Голодание. Это важно, чтобы «выключить» пищеварение, дать поджелудочной железе возможность отдохнуть и восстановиться. Питание, если оно необходимо, проводят внутривенно.
- Предотвращение обезвоживания. Больному ставят капельницу с физраствором.
- Гипотермию. На область желудка прикладывают холодный компресс (например, пакет со льдом) — это уменьшает боль и воспаление.
- Приём обезболивающих, спазмолитиков.
- Иногда — антибиотики. Их назначают в том случае, если начался некроз тканей и к панкреатиту присоединилось бактериальное воспаление.
Лёгкий острый панкреатит в таких условиях проходит через несколько дней. В тяжёлых случаях может потребоваться операция: хирург удалит желчные камни или омертвевшую ткань поджелудочной железы.
Лечение хронического панкреатита
Основная задача — уменьшить боль, улучшить работу поджелудочной железы и не допустить осложнений. Чтобы решить её, врач может назначить:
- препараты с ферментами для заместительной терапии, так как поражённая поджелудочная железа плохо функционирует;
- витамины, чаще всего — А, D, E и К, ведь при хроническом панкреатите может развиваться их недостаточность;
- операцию в случае, если обнаружились камни в желчном пузыре, которые могут заблокировать протоки, или при необратимом повреждении части поджелудочной железы.
Кроме того, гастроэнтеролог посоветует соблюдать диету, отказаться от острой и жареной пищи, а большинство блюд запекать, варить или готовить на пару.
Как предотвратить панкреатит
Вот что рекомендуют медики для профилактики заболеваний поджелудочной железы.
- Ограничьте употребление алкоголя.
- Постарайтесь бросить курить.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированную диету: меньше сахара (в том числе сладких напитков), больше продуктов с высоким содержанием клетчатки. Такой рацион снизит риск развития камней в желчном пузыре, которые являются одной из основных причин острого панкреатита.
Свежие комментарии