
Онихомикоз — поражение ногтей грибковой инфекцией. Этим заболеванием страдает примерно 5% россиян, то есть миллионы человек. Среди пациентов распространено мнение, что онихомикоз — лишь эстетическая проблема, не представляющая угрозы для здоровья. Однако без грамотного лечения он может спровоцировать развитие лимфостаза, диабетической стопы, гангрены и воспаления костного мозга.
Рассказываем, что предлагает современная медицина для лечения грибковых инфекций ногтей.Не только косметический дефект
Онихомикоз занимает лидирующую позицию по распространенности среди дерматологических заболеваний. К факторам риска его возникновения относятся пожилой возраст, травмы кистей и стоп, псориаз, эндокринные болезни, снижение иммунитета, курение, ношение тесной обуви. Нередко жертвами болезни становятся профессиональные спортсмены и военные.
В 90% случаев онихомикоз возникает из-за поражения ногтевых пластин грибами-дерматофитами. Гораздо реже его вызывают недерматофитные плесневые и дрожжевые грибы.
Многие пациенты с грибковым поражением ногтей считают, что онихомикоз — всего лишь косметический дефект, не требующий лечения. Однако возбудители заболевания — очень живучие, быстро размножающиеся и опасные патогены, способные вызывать тяжелые осложнения и усугублять течение других заболеваний.
К сожалению, спустя рукава к онихомикозу часто относятся и врачи. Зачастую терапевты, эндокринологи, аллергологи, дерматологи, хирурги никак не связывают ухудшающееся состояние наблюдаемых ими пациентов с онихомикозом.
У декомпенсированных диабетиков, пациентов с иммунодефицитом грибковая инфекция может распространяться на кожные покровы, вызывая развитие диабетической стопы, рожи, лимфедемы и слоновой болезни.
Наличие онихомикоза при СД в 2,8 раза повышает вероятность образования трофической язвы, в 4,4 раза — гангрены, в 2 раза — обоих осложнений.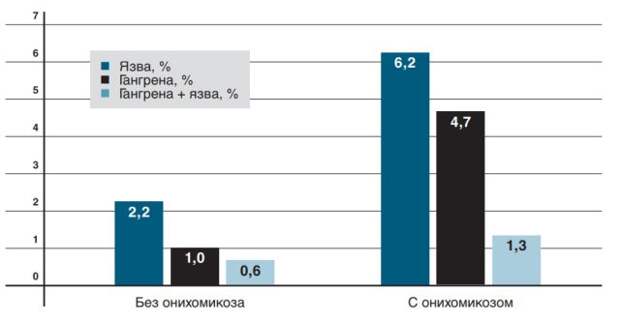 Риск развития осложнений у диабетиков с онихомикозом и без него.
Риск развития осложнений у диабетиков с онихомикозом и без него. При приеме иммуносупрессоров, местных и системных глюкокортикоидов пациентами с онихомикозом существует вероятность развития поражения грибковой инфекцией костного мозга.
Гремучая смесь — сочетание онихомикоза и псориатического артрита (ПА). Последний представляет собой прогрессирующую болезнь суставов, которая сопровождается псориазом. Распространенность онихомикоза среди людей с этим заболеванием составляет до 89,5%. Очень немногие ревматологи и терапевты перед назначением лечения ПА направляют пациентов на консультацию к микологу для исключения грибковых инфекций. В итоге большинству из них назначаются цитостатические препараты и прочие иммуносупрессоры, которые при наличии онихомикоза создают благоприятную почву для развития осложнений.
Сегодня для лечения псориаза, ревматических заболеваний часто применяются моноклональные антитела и другие генно-инженерные биологические препараты, способные снижать воспаление и тормозить разрушение суставов. Эти лекарственные средства подавляют работу определенных звеньев иммунной системы, что у пациентов с онихомикозом может спровоцировать возникновение инфекций мягких тканей, пневмонии, воспаления внутренней оболочки сердца.
Грибковые антигены в ногтевой пластине могут вызвать сенсибилизацию и стать толчком для развития атопического дерматита, бронхиальной астмы. У пациентов с астмой и онихомикозом гораздо чаще выявляются нейтрофилез и эозинофилия в анализе крови, чем у астматиков без грибкового поражения ногтей. Нейтрофилез и эозинофилия ассоциируются с тяжелым течением астмы. Интересно, что у таких пациентов после лечения онихомикоза улучшается работа дыхательной системы, снижается количество бронхоспазмов, уменьшается потребность в β2-адреномиметиках.
Кроме соматических заболеваний, онихомикоз имеет значительные психосоциальные последствия, включая снижение самооценки, избегание интимных отношений, взаимодействия с окружающими. Систематический обзор 30 исследований выявил, что у женщин с грибковым поражением ногтей самый низкий QoL — показатель, оценивающий качество жизни.
Таким образом, онихомикоз — не просто косметический дефект, а серьезная проблема. Чем раньше пациент обращается к врачам, тем выше шанс на излечение. Возбудители заболевания при длительном обитании в ногтевой пластине способны создавать биопленки, которые их защищают от воздействия антимикробных препаратов и снижают вероятность успешной терапии.
Клиническая картина и диагностика
Наиболее часто грибковая инфекция поражает ногти стоп, преимущественно больших пальцев. Инфицирование только ногтевых пластин пальцев рук — редкость. Как правило, онихомикоз кистей сочетается с онихомикозом стоп.
К самым ярким признакам заболевания относятся:
- Аномальный цвет ногтевой пластины. Она утрачивается прозрачность и становится белой, желтой, оранжевой или коричневой.
- Неоднородная, утолщенная структура ногтя.
- Продольные стрии — вертикальные полосы различного цвета.
- «Признак пилы» — зазубренный край на границе между здоровой и пораженной частями ногтя.
- Частичное или полное отслоение ногтевой пластины от мягких тканей пальца. Наблюдается в запущенных случаях.
В диагностике грибковых инфекций, в том числе онихомикоза, ключевая роль отводится лабораторным методам исследования, позволяющим выявить и идентифицировать патогены. В России наиболее часто для этого применяются микроскопия и культивирование (микологический посев). Однако оба эти метода зачастую выдают ложноотрицательные результаты, что приводит к недодиагностике онихомикоза. Кроме того, метод микроскопии не способен идентифицировать возбудителя.
Применение неточных методов вносит весомый вклад в высокую распространенность недиагностированного онихомикоза среди пожилых людей. По данным российских исследователей, применение культивирования для возрастной группы старше 60 лет выдает ложноположительные результаты более чем в 40% случаев. Следовательно, значительной части пациентов с онихомикозом не назначается нужное лечение. Удивительно, но ситуация не меняется даже в том случае, если «налицо» яркие клинические проявления болезни — утолщение и изменение цвета ногтевой пластины, подногтевой гиперкератоз. Их врачи списывают на возрастные изменения. Естественно, после этого пациенты «забивают» на свою проблему, больше за медпомощью не обращаются, продолжая распространять грибковую инфекцию среди окружающих.
Один из наиболее чувствительных методов диагностики онихомикоза — ПЦР. В России данный метод используется для идентификации возбудителей онихомикоза с 2005 года, и уже в то время исследования показали, что ПЦР повышает выявляемость заболевания на 52,4% по сравнению с культивированием.
В последние годы в российскую клиническую практику внедряется инновационная диагностическая методика — ПЦР в режиме реального времени (ПЦР-РВ), которая определяет не только вид грибка, но и его количество, что позволяет сделать вывод о жизнеспособности патогена. Впервые эта методика для диагностики микозов кожи, волос и ногтей была апробирована на базе Московского научно-практического центра дерматовенерологии и косметологии.
Методом ПЦР-РВ грибы-дерматофиты выявляются в 4 раза чаще, чем с помощью микроскопии, и в 24 раза, чем с помощью микологического посева.
При выявлении патогенов в образцах кожи и волос пациентов ПЦР-РВ также продемонстрировала гораздо большую чувствительность по сравнению со стандартными методиками.
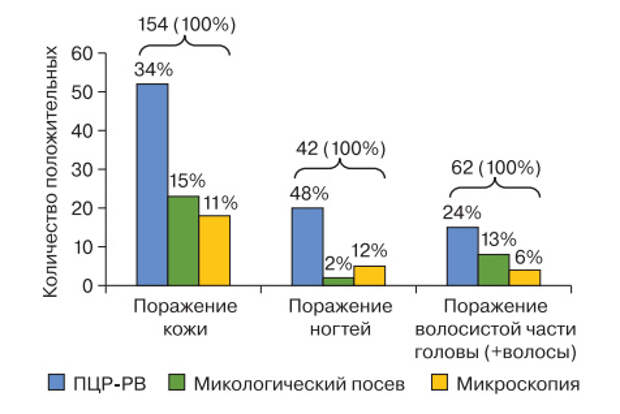 Частота обнаружения грибов-дерматофитов разными методиками в различных образцах. Источник
Частота обнаружения грибов-дерматофитов разными методиками в различных образцах. Источник Обновленное немецкое руководство по лечению онихомикоза рекомендует для выявления заболевания использовать ПЦР, так как она обладает высокой чувствительностью и специфичностью.
Кроме лабораторных методов исследования, важное место в диагностике онихомикоза отводится дерматоскопии — осмотру ногтевой пластины с помощью прибора, создающего многократное увеличение. Дерматоскопия позволяет отличить онихомикоз от других заболеваний, в том числе от травматического онихолизиса. При онихомикозе есть «признак пилы», при травматическом онихолизисе он отсутствует.
Дерматоскопия также дает возможность точно рассчитать КИОТОС — показатель, оценивающий тяжесть грибковой инфекции. От его величины зависит схема лечения онихомикоза.
Методы лечения
Местная монотерапия
Лечение грибковых инфекций ногтей только местными антимикробными препаратами эффективно при КИОТОС от 1 до 6. Этим значениям соответствует поражение грибковой инфекцией не более трети ногтевой пластины. При большей площади поражения местная монотерапия малоэффективна. Кроме того, она нецелесообразна, если в патологический процесс вовлечено более трех ногтей.
Многие пациенты с онихомикозом занимаются самолечением и допускают грубые ошибки, способствующие хронизации и прогрессированию грибковой инфекции. Одна из них — нанесение противогрибковых средств на поверхность пораженного ногтя. Даже при использовании высокоэффективных препаратов в виде лаков существует вероятность, что они не проникнут к ногтевому ложу, где обитают наиболее жизнеспособные патогены.
Поверхностное антимикробное лечение при наличии подногтевого гиперкератоза и вовсе бесполезно. У пациентов с ним между пластиной и ложем ногтя образуются глубокие «карманы», в которых обитают колонии грибков.
Перед применением местных препаратов рекомендуется удалять пораженные части ногтя. При поражении только краевой линии проводится глубокая обрезка, при более выраженном поражении — дополняется удалением инфицированных роговых структур с помощью фрезы или специальных размягчающих мазей/пластырей. Перед использованием лечебного лака пораженный сектор ногтя удаляется наждачной пилкой, прилагаемой к препарату.
В России для местного лечения онихомикоза применяются:
- Препарат с нафтифином. Согласно отечественной медлитературе, нафтифин способен убивать всех возбудителей микозов, а его эффективность составляет 75–80%. Стоит отметить, что сегодня нафтифиновые препараты применяются только в России и некоторых странах СНГ. Они не входят в рекомендации FDA и других зарубежных ассоциаций.
- Лак с аморолфином. Рекомендован ведущими российскими микологами для лечения онихомикоза, обладает активностью в отношении дерматофитов, плесневых грибов и некоторых дрожжей. Топические препараты с аморолфином применяются в Европе. Зарубежные исследования оценивают их эффективность в 60–76,1%.
- Лак с циклопироксом. Препараты с этим действующим веществом одобрены FDA. Они эффективны против дерматофитов, дрожжей, некоторых плесневых грибов, а также грамположительных и грамотрицательных бактерий. Результаты исследований, оценивающих эффективность циклопирокса, очень разнятся. В двух зарубежных исследованиях с участием 460 пациентов она составила 29–36%, в российском исследовании с участием 111 испытуемых — 95,5%. Возможно, такая разница связана с тем, что в исследованиях тестировались разные продукты. В российском исследовании был опробован лак отечественного производства, содержащий не только циклопирокс, но и молочную кислоту. Последняя создает кислую среду, губительную для патогенов, способствует проникновению препарата в глубокие слои тканей, усиливает действие циклопирокса. По мнению инициаторов исследования, преимущество протестированного средства перед другими антимикотиками — способность уничтожать грибы, устойчивые к антимикробным препаратам. В последние годы наблюдается увеличение случаев грибковых инфекций, вызванных резистентными возбудителями.
- Лак с тербинафином и эконазолом. Это довольно «молодой» отечественный препарат, активный в отношении всех возбудителей онихомикоза. Содержание в препарате двух антимикотиков обеспечивает синергетический эффект, более эффективное уничтожение резистентных патогенов. Эффективность 6-месячного лечения составляет 72,1%.
В большинстве случаев онихомикоз стоп сочетается с грибковым поражением кожи подошв или межпальцевых складок. В такой ситуации требуется лечение и ногтей, и кожи стоп. Изолированное лечение онихомикоза не имеет особого смысла, так как патогены будут регулярно проникать с пораженных кожных покровов в ногтевую пластину.
Системное и комбинированное лечение
Системные противогрибковые препараты назначаются при поражении грибком более половины ногтя, вовлечении в патологический процесс матрикса, онихомикозе более трех ногтей, неэффективности местной монотерапии.
В России для системного лечения онихомикоза чаще используют препараты с тербинафином, итраконазолом, реже — с флуконазолом. Первые два препарата одобрены FDA.
Тербинафин способен убивать большинство дерматофитов, его активность в отношении плесневых и дрожжевых грибов гораздо ниже. Эффективность препаратов с ним составляет 70–79%. Пациенты часто не решаются принимать тербинафин, опасаясь поражения печени. Однако из всех применяемых системных антимикотиков он демонстрирует наименьшую гепатотоксичность. Тайваньское исследование с участием 12 376 человек оценило вероятность повреждения тербинафином печени в 0,016%.
Итраконазол активен против всех возбудителей онихомикоза, однако его эффективность оценивается всего в 54–61%. В зарубежной медлитературе есть данные о его способности вызывать довольно тяжелые побочные эффекты, включая повышение уровня триглицеридов и печеночных трансаминаз. Исследователи из Башкирского медицинского университета нашли способ снизить гепатотоксичность итраконазола, что позволило провести полноценное лечение онихомикоза у пациентов с неалкогольной жировой болезнью печени.
Флуконазол применяется в европейских странах, но в США назначается off-label. Обладает самой низкой эффективностью (37–48%), способен повышать уровень печеночных трансаминаз. Не рекомендован в качестве первой линии лечения онихомикоза.
Кроме стандартной (непрерывной) терапии системными антимикотиками, для лечения онихомикоза может применяться пульс-терапия — прием препаратов короткими курсами через определенные промежутки времени.
Пульс-терапия снижает риск побочных эффектов при сохранении эффективности лечения.
Например, тербинафин сохраняет свою активность в ногтях в течение 30 недель после последнего приема. Эффективность непрерывного приема препарата (ежедневно в течение трех месяцев) такая же, что и у периодического (7 дней каждые три месяца).
Системные антимикотики могут сочетать с местными. При грамотном выборе препаратов эффективность лечения возрастает в несколько раз.
Инновационные методики
К инновационным методикам лечения онихомикоза относится лазерная терапия. Российское исследование продемонстрировало, что ее эффективность сопоставима с пульс-терапией итраконазолом. При этом в группе пациентов, получавших лазерное лечение, не было побочных эффектов. В группе медикаментозной терапии были распространены нежелательные реакции со стороны ЖКТ.
Во многих исследованиях сравнивалась эффективность местных антимикотиков, лазерной терапии и сочетания этих методов. Комбинация местного лечения с лазером показала наилучшие результаты.
Ученые СЗГМУ им. И. И. Мечникова описали несколько клинических случаев успешного применения лазерных технологий в лечении онихомикоза, вызванного недерматофитными грибами и не реагирующего на стандартные антимикотики. Добавление лазерной терапии в схему лечения позволило добиться клинического эффекта.
В последние годы в исследованиях активно тестируется фотодинамическая терапия (ФДТ) онихомикоза. Специальные соединения (фотосенсибилизаторы) наносятся на пораженный грибком участок и активируются видимым светом, что приводит к образованию активных форм кислорода, убивающих патогенов. В клиническом испытании с участием 80 пациентов с грибковым поражением ногтей сравнивалась эффективность ФДТ и системного антимикотика флуконазола. В группе ФДТ частота излечения составила 90%, в группе флуконазола — 45%.
Свежие комментарии