Косточки на ногах – одна из самых распространенных деформаций стоп с ярко выраженным косметическим дефектом.

По статистике, 98% страдающих этим заболеванием – женщины и только 2% мужчины. Можно ли замедлить рост косточки, как снять боль и возможно ли избавиться от шишки раз и навсегда?
Медицинское название «косточек» звучит угрожающе: вальгусная деформация первого пальца стопы, или Hallux Valgus.
Заболевание развивается из-за нарушения сухожильно-мышечного баланса при плоскостопии. Шишки на ногах часто путают с подагрой. Однако подагра – это заболевание, связанное с нарушением обмена мочевой кислоты, соли которой откладываются в разных суставах (в том числе в суставах стоп). В основном эта болезнь встречается у мужчин.Почему происходит деформация?
Сначала немного теории: в стопе два свода – продольный и поперечный. Предназначение обоих – амортизация и удержание равновесия во время ходьбы. Головки плюсневых костей находятся в поперечном своде, образуя форму арки.
| Факторы риска | |
|---|---|
| Вальгусной деформации большого пальца почти всегда сопутствует поперечное плоскостопие, которое может быть как врожденным, так и приобретенным. Шишки могут появиться также вследствие наследственной предрасположенности, избыточного веса, остеопороза, травмы стопы и, увы, ношения неправильной обуви. Так, в Японии традиционно использовалась широкая открытая обувь, однако после Второй мировой войны японцы стали носить обувь европейского образца – и тут же у них на 67% увеличилось количество деформаций стопы. Дело в том, что из-за узкой обуви и высоких каблуков увеличивается нагрузка на передний отдел стопы, а значит, нарушается биомеханика большого пальца. Поэтому продолжительная ходьба в модельных туфлях или сапожках очень и очень не рекомендуется. | |
Деформация возникает вследствие отклонения головки первой плюсневой кости вовнутрь, а фаланг большого пальца – наружу. При этом происходит перераспределение нагрузки стопы. Головки средних плюсневых костей перегружаются и постепенно опускаются, фиксируясь в неправильном положении. В этом плане появление мозолей на подошве ног – тревожный звоночек, потому как «натоптыши» – внешний признак длительного давления опущенных головок плюсневых костей на мягкие ткани, в результате чего уменьшается слой подкожной жировой клетчатки, снижаются амортизационные свойства стопы.
Таким образом, отклонение большого пальца – это последствие отклонений плюсневой кости.
Физиотерапия и снятие боли
Обзор народных средств и решений по этой теме пестрит изобилием: это и всевозможные компрессы, и прикладывание капустных листьев, и обматывание лопухом, и йодные сеточки. Разумеется, с помощью этих процедур нельзя устранить деформацию пальца стопы. Грубо говоря, примочки на костные структуры не действуют.
| Важно! | |
|---|---|
| Операция по восстановлению анатомического строения стопы дает более стойкий эффект, как правило, избавляя пациента от шишек навсегда. Однако, если плоскостопие будет прогрессировать, косточки могут вернуться. Так что после операции очень важны описанные методы профилактики. | |
Физиотерапия рекомендуется на ранней стадии Hallux Valgus. В качестве комплексного лечения для снятия воспалительных процессов и болевых ощущений назначают курсы магнита, лазера и другие процедуры. В домашних условиях для это цели подойдут ванночки с морской солью (с расчетом на 1 литр воды 1 ст. ложка морской соли), при этом важно соблюдать температурный режим – не более 36–36,8 градуса. Первые 20 дней ванночки делаются каждый день, а потом – 3 раза в неделю. Больным с первой и второй степенью вальгусной деформации большого пальца стопы также рекомендованы ЛФК, специальные упражнения для стопы (элементарное хождение на носочках, на пятках, на внешней и на внутренней стороне стопы), массаж.
Оперативное лечение
При третьей и четвертой степени деформации стопы есть необходимость в хирургическом лечении. Выбор хирургической коррекции происходит в зависимости от тяжести деформации: от операций на мягких тканях (в основном на сухожилиях) до операций на костных структурах или комбинированной операции. Какая бы методика ни была бы выбрана, ее цель – максимально точная реконструкция анатомии стопы.
Варусное отклонение стопы, вальгусное отклонение стопы, броноционное (супинационное) – термины разные, суть заболевания одна: «косточки». Это очень сложное заболевание, включающее в себя множество понятий. Стопа имеет 3 отдела: передний, средний и задний. Деформации могут быть в любом из отделов, а, как правило, встречаются во всех. Поэтому стопу надо воспринимать вообще как единое целое. Кроме того, надо понимать, что стопа – это опора организма. При деформации стопы увеличивается нагрузка на коленные и тазобедренные суставы, на позвоночник.
При подозрении на вальгусную деформацию стопы необходимо как можно раньше обратиться к врачу-ортопеду, который продиагностирует стадию заболевания и в зависимости от этого назначит лечение. Когда появляется мозоль на стопе, не надо бежать к косметологу и начинать чистить мозоли, а надо понимать причину появления этих мозолей.
Заболевания опорно-двигательного аппарата без хирургического вмешательства не вылечиваются, но лечить их можно и нужно. В среднем раз в полгода надо приходить к ортопеду и проверять состояние болезни. Физиотерапия назначается не на какой-то период, а на всю жизнь.
Панацеей от вальгусной деформации стопы является хирургия. Подобные операции проводят давно. Разновидностей их около 300, но, разумеется, не все из них эффективны и у многих имеется букет осложнений. В стопе есть большое количество суставов, при операции изменение в одном луче тянет за собой изменения во всех остальных лучах (всего их 5). Тем не менее при обращении к адекватному специалисту – не к хирургу, а именно к ортопеду – вы не только избавитесь от шишек, но и от плоскостопия как основной причины их появления. У вас поменяется осанка, походка.
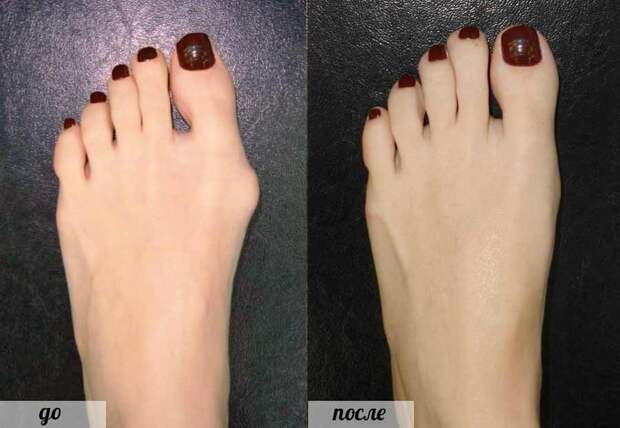
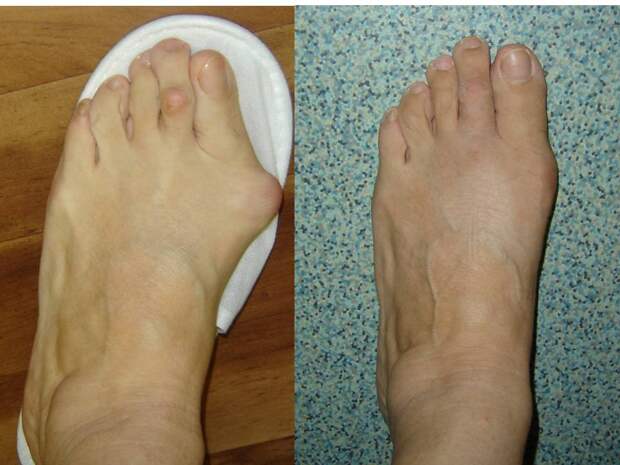
Наука развивается очень быстро, и бояться операции не надо. Раньше делали операции и накладывали гипс на 2–4 месяца. Сегодня иммобилизация в гипсе не применяется. Современная методика – делаются маленькие разрезы, т. е. операция малотравматичная – человек может в тот же день встать на ноги в специальной обуви, которая создает условия для ходьбы без нагрузки на передний отдел стоп. Восстановительный период – всего 4–6 недель.
Удобная обувь – лучшая профилактика
Если у вас появляются мозоли и натоптыши, это первый тревожный звоночек. Значит, пора браться за свой гардероб, чтобы в нем осталась только та обувь, которая приятна и полезна для стопы. Чтобы выбрать такую, надо следовать определенным правилам:
Обувь должна быть широкой с носками округлой формы, чтобы не затруднять нормальный перекат стопы во время ходьбы.
Каблук – желательно до 4 см. В то же время обувь без каблука тоже может стать причиной опущения сводов стопы и нарушения их амортизационной функции. Так что ищите баланс!
Признак хорошей обуви – супинаторы для продольного плоскостопия. Благодаря компенсации этого свода нога меньше устает.
Проблему компенсации поперечного свода позволяют решить индивидуальные ортопедические стельки, которые изготавливаются по слепку стопы.
Если носить индивидуальные супинаторы регулярно, мозоли уйдут, скорость ухудшения уменьшится. Стоимость таких стелек – около 3000 рублей. Срок службы – около года, затем необходимо сделать новые.
 Нидаль Буали, кандидат медицинских наук, врач ортопед-травматолог, вертебролог медико-диагностического центра «Олимп»
Нидаль Буали, кандидат медицинских наук, врач ортопед-травматолог, вертебролог медико-диагностического центра «Олимп»
Среди тех, кто страдает от болезненной косточки на большом пальце ноги (говоря языком медицины, имеет бурсит большого пальца стопы) — около 90% женщин. Не торопитесь обвинять в этом неудобные узкие туфли на высоких каблуках — дело не только в шпильках.
Среди причин возникновения этого заболевания, способного отравить жизнь любой моднице, — врожденная деформация стопы или пальцев ноги, слабые суставы, плоскостопие, эндокринные нарушения, артрит, воспаление, инфекции и травмы.

Но ношение такой обуви со 100% вероятностью усугубит ситуацию. «Звездная» жертва — дизайнер Виктория Бэкхем. Ее главная страсть — каблуки, ставшие ее «модной» визитной карточкой и... причиной бурсита и нешуточных страданий. Нынче передвигаться в туфлях от Christian Louboutin на 12-сантиметровой шпильке экс- перчинка может с большим трудом.
Если ваши «ножные» проблемы схожи с проблемами Виктории, и вы не хотите превратиться в Русалочку, советуем придерживаться следующих рекомендаций:
- Спуститесь с высоты! Выбирайте туфли и сапоги с каблуком до 5 см и носите их не дольше 3 часов. Приходя домой, сразу снимайте обувь.
- Регулярно делайте упражнения для ног.
1) Ставим стопы на пол, затем поднимаем и раздвигаем пальцы ног. При этом нижняя часть стоп - от подъема свода стопы до пяток, прижимается к полу. Считаем до 5, опускаем пальцы. Повторяем 2-3 раза.
2) Кладем на пол ленту или кусок любой скользящей ткани. Разуваемся. Сминаем пальцами ног ткань, а потом расправляем. Повторяем 5-10 раз.
- При острой боли прикладывайте лед. Оставьте его на 5 минут, затем сделайте перерыв на 1 минуту. Повторите процедуру 3 раза. А потом — бегом (ну, или хотя бы неторопливым шагом) — к врачу! При хронических симптомах бурсита попробуйте чередовать горячие и холодные компрессы.
- Сделайте массаж вокруг пораженного места, чтобы стимулировать кровообращение и расслабить мышцы. Но ни в коем случае не трогайте сам сустав!
- При хроническом бурсите поможет компресс с касторкой. Для этого опускаем кусок хлопковой ткани в масло, отжимаем излишек, нагреваем и прикладываем. «Утепляем» надев обычные бахилы (можно просто обернуть стопу куском полиэтилена).
- Включайте в пищу как можно больше продуктов, богатых витаминами С, А, Е и цинком. О том, стоит ли делать инъекции или пить витаминные препараты, лучше всего посоветоваться с врачом.
- Ортопедические стельки способны снять при бурсите давление с больного пальца, потому что перераспределяют вес тела.
- Существуют ортопедические лонгеты (фиксаторы), позволяющие вернуть палец в естественное состояние. Есть два типа лонгет: дневные, с которыми можно надевать туфли, и ночные, которые накладывают, перед тем как лечь спать.
- Балерины частенько прокладывают мягкую ватную подушечку между первым и вторым пальцами ног — вы можете поступать также.
Когда бежать к врачу
Чтобы не допустить осложнений в виде гнойного бурсита и постоянной сильной боли при ходьбе, следует обязательно обратиться за медицинской помощью, если:
- есть боль при воспалении бурсы (суставной сумки или мешочка вокруг сустава, наполненного жидкостью), а сама «косточка» на ощупь горячая;
- на шишке появились мозоли.

Свежие комментарии