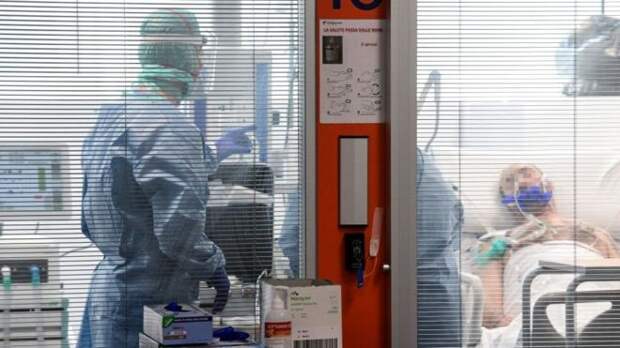
Из-за пандемии Covid-19 в отделения реанимации и интенсивной терапии по всему миру поступает гораздо больше пациентов, чем обычно. В реанимации за жизни пациентов борются с помощью сложных машин, которые помогают им дышать и выполнять другие простейшие функции, одновременно накачивая их организм лекарствами.
Проверенного средства от нового коронавируса пока не существует, поэтому основа любого лечения - обеспечивать организм кислородом, пока иммунная система борется с вирусом.
Однако, говорят эксперты, победа над вирусом - это только начало долгого процесса восстановления.
Путь, который приходится пройти пациенту, выписавшемуся из реанимации, сложен, и может отнимать годы жизни. Все это способно оставлять глубокие шрамы на психике.
Учиться заново дышать
После длительного пребывания в отделении реанимации пациентам часто нужна физиотерапия, чтобы заново научиться ходить, а иногда - и дышать.
У выписанного из реанимации пациента может развиться психоз, он может в течение долгого времени испытывать эффекты посттравматического стрессового расстройства (ПТСР).
И чем дольше больной находился в реанимации, тем больше времени ему нужно, чтобы снова стать самим собой.
"Когда человек попадает в реанимацию - это событие, который меняет всю жизнь. Это дорого обходится, даже если вы потом выздоравливаете", - говорит доктор Дэвид Хепберн, врач-консультант отделения интенсивной терапии в больнице Royal Gwent Hospital в Уэльсе.
"Когда наши пациенты приходят в себя, они так слабы, что часто не способны самостоятельно сесть.
Многие из-за слабости не могут даже оторвать руки от постели", - рассказывает он.Если в ходе лечения требовалась интубация или питание через трубку, то у пациентов могут возникнуть проблемы с речью и глотанием.
"У многих посттравматический стресс, проблемы из-за собственного внешнего вида и затруднения с умственной деятельностью", - говорит доктор Хепберн.
"Со временем им становится лучше, но процесс может растянуться на целый год, и требуется целая армия физиотерапевтов, тренеров по речи, психологов и медсестер, чтобы это ускорить", - говорит врач.
По его словам, время, проведенное в реанимации, может быть лишь верхушкой айсберга всех проблем со здоровьем, которые потребуют к себе внимания в долгосрочной перспективе.
"Несколько недель на аппарате ИВЛ - лишь маленький штрих в общей картине процесса", - заключает врач.
Постреанимационный психоз
Психоз или делирий после реанимации - обычное явление. По некоторым оценкам, ему подвержено от четверти до трети всех пациентов, прошедших через палату интенсивной терапии.
Британский журналист Дэвид Ааронович рассказал Би-би-си, как очнулся в реанимации после наркоза, когда лечился от воспаления легких в 2011 году.
"Если говорить просто - то я все больше и больше сходил с ума. Я испытывал слуховые галлюцинации. Мне казалось, что я слышу обрывки разговоров, которых я, конечно же, не мог слышать", - вспоминает он.
"Мне казалось, что со мной происходят вещи, которых на самом деле не было. Постепенно я пришел к выводу, что персонал больницы превратил меня в зомби. А потом - что они решили меня съесть".
"Так я провел три или четыре дня в самом безнадежном ужасе, который когда-либо испытывал", - добавляет Дэвид.
Позже он узнал, что многие люди, оказавшиеся в его положении, испытывают похожие эмоции. Этот феномен был отмечен у пациентов интенсивной терапии и описан медиками еще в 1960-х годах.
 Пройдя через палату интенсивной терапии, Ааронович стал испытывать слуховые галлюцинации и приступы дикого ужаса
Пройдя через палату интенсивной терапии, Ааронович стал испытывать слуховые галлюцинации и приступы дикого ужаса
У исследователей много версий того, почему это происходит - последствия самой болезни, недостаток кислорода в мозге, побочные эффекты от наркоза и успокоительных препаратов, нарушения сна после прекращения приема седативных средств.
Ааронович отмечает, что о "реанимационном психозе" до сих пор говорят очень мало: пациенты боятся, что если они расскажут про свои ощущения, их посчитают сумасшедшими.
Возвращение домой
Вне зависимости от того, насколько квалифицирован и опытен персонал отделений реанимации, это всегда место, полное стресса.
"Если представить всевозможные виды истязаний, которые используются при пытках, то в отделении интенсивной терапии вы обнаружите немалую их часть", - комментирует профессор кафедры реаниматологии Университетского колледжа Лондона Хью Монтгомери в интервью газете Guardian.
Например, говорит он, пациентов часто раздевают догола и оставляют лежать у всех на виду.
Они постоянно слышат тревожные звуки, причем происходит это всегда неожиданно, их сон прерывают медицинские процедуры и уколы посреди ночи, они дезориентированы, им неуютно и страшно.
Неудивительно, что порой, возвращаясь домой, пациенты и даже члены их семьи часто страдают от ПТСР.
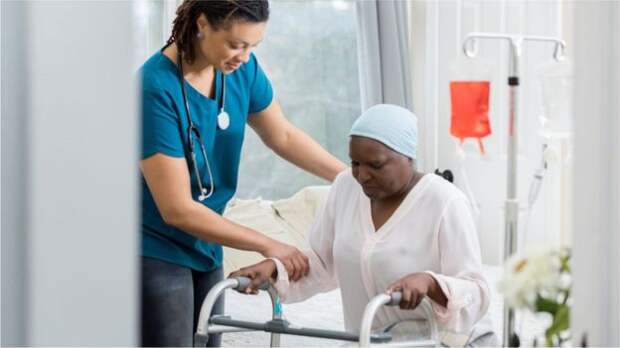 После реанимации пациентов переводят в обычные палаты, где им нередко требуется физиотерапия
После реанимации пациентов переводят в обычные палаты, где им нередко требуется физиотерапия
У них могут возникать проблемы со сном, они могут забыть, что вообще были в реанимации. Британская служба здравоохранения рекомендует родственникам пациентов начинать вести дневник их пребывания в реанимации, чтобы тем было легче постепенно осмыслить, что с ними произошло, после того как пойдут на поправку.
На физиологическом уровне, после того как в течение долгого времени основные функции организма выполняют машины, телу после пробуждения приходится осваивать эти навыки заново, мышцы слабеют и атрофируются.
По данным американского университета Джонса Хопкинса, каждый день, находясь в реанимационном отделении, пациент теряет от 3% до 11% мышечной силы, и этот эффект длится как минимум два года после выписки.
Долгое восстановление
Многих пациентов с Covid-19 подключают к аппарату искусственной вентиляции легких.
Аппарат ИВЛ, в обиходе известный как "вентилятор", закачивает кислород в легкие больных и выкачивает из них углекислый газ, когда они не могут дышать сами.
Пациенты в состоянии глубокого наркоза получают кислород через трубку, присоединенную к маске, которая надевается на рот и нос. В некоторых случаях требуется интубация - трубку вставляют в трахею, делая надрез в области горла. Этот метод ведет к дополнительным осложнениям впоследствии.
Как правило, пациенты, попадающие в реанимацию в Англии, Уэльсе и Северной Ирландии, проводят там в среднем четыре-пять дней.
 Мюррей-Филипсон говорит, что вынужден восстанавливаться крохотными шагами
Мюррей-Филипсон говорит, что вынужден восстанавливаться крохотными шагами
Однако по статистике на четвертое апреля, из 2249 пациентов по истечении этого срока выписаны были только 15%. Примерно столько же умерло, а остальные - около 1600 человек - оставались лежать в реанимации.
Но к статистике следует относиться осторожно, потому что показатели по лечению в разных странах очень разные.
В Британии, как недавно выяснилось, скончались 67% зараженных Covid-19 пациентов, подключенных к аппарату ИВЛ. В Китае, как показало местное исследование, выживают только 14% подключенных к "вентилятору".
Шаг за шагом
61-летнего Хилтона Мюррей-Филипсона подключили к аппарату ИВЛ на пике болезни. Симптомы Covid-19 проявлялись у него в тяжелой форме.
Из-за кормления через трубку он потерял 15% веса. Покинув больницу, он заново учился ходить.
 Когда Мюррей-Филипсона выписывали из больницы, где он пролежал две недели, в коридоре выстроился почетный караул медсестер, которые провожали его аплодисментами
Когда Мюррей-Филипсона выписывали из больницы, где он пролежал две недели, в коридоре выстроился почетный караул медсестер, которые провожали его аплодисментами
Хилтон шутит, что это был долгий процесс, который нужно было пройти крохотными шагами.
"В первый раз просидеть три часа в кресле вместо того, чтобы лежать навзничь и главным образом молить о жалости, это было фантастические ощущение", - поделился он в интервью Би-би-си.
Мюррей-Филипсон был пациентом больницы в Лестере. После того как его выписали, сотрудники больницы провожали его аплодисментами.
Он говорит, что благодарен медикам за подаренную ему вторую жизнь, и что он научился ценить вещи, которым раньше придавал мало значения.
"Щебет птиц, желтые нарциссы, голубое небо. Пока я лежал в больнице, я мечтал о тостах с джемом и других вещах, к которым мы относимся как к данности", - говорит он.
"Со временем мне начали давать жидкую еду, и - о, Боже - больничный картофельный суп! Я подумал, что смогу питаться только им одним до конца своих дней".
Свежие комментарии