Поговорим про здоровых толстых (нежирных) людей. Да, такие люди бывают. Для определения этой группы пациентов в 1982 г. был предложен термин «метаболически здоровое ожирение» (МЗО). В принципе, можно иметь избыток массы тела до 15% и не иметь осложнений. Как правило, это касается преимущественно женщин!
Давайте разберемся, как различить здоровый и нездоровый избыток массы тела
Поговорим про здоровых толстых (нежирных) людей. Да, такие люди бывают. Для определения этой группы пациентов в 1982 г. был предложен термин «метаболически здоровое ожирение» (МЗО). В принципе, можно иметь избыток массы тела до 15% и не иметь осложнений. Как правило, это касается преимущественно женщин! Давайте разберемся, как различить здоровый и нездоровый избыток массы тела.
В настоящее время у исследователей вызывает интерес особый фенотип заболевания, получивший название «метаболически здоровое ожирение» (МЗО). В качестве синонимов используются термины «метаболически доброкачественное», «метаболически нормальное», «метаболически защищенное», «инсулинчувствительное», «неосложненное» ожирение, либо «ожирение без факторов сердечно-сосудистого риска».
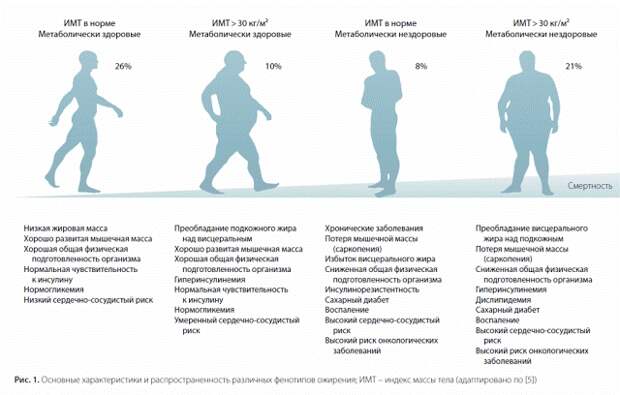
Истинное МЗО без клинических и субклинических факторов риска представляет собой достаточно редкое явление, его реальная распространенность не может превышать 5-15% среди пациентов с ИМТ > 30 кг/м2 Распространенность ожирения без факторов кардиометаболического риска у женщин составила от 7% (Финляндия) до 28% (Норвегия), у мужчин - от 2% (Финляндия) до 19% (Италия).
Среди пациентов с ожирением расценены как метаболически здоровые с учетом присутствия у них не более одного из 6 факторов кардиометаболического риска - повышения показателей артериального давления, уровней триглицеридов, гликемии натощак, СРБ, снижения липопротеинов высокой плотности и чувствительности к инсулину.
При более строгих критериях - отсутствие всех 6 факторов - к группе МЗО было отнесено лишь 16,6% больных ожирением. В этой же выборке изменение пороговых значений индекса НОМА от 5,1 до 2,5 привело к сокращению количества пациентов с метаболически нормальным ожирением до 6%.
При этом люди одинакового веса и роста могут или быть нездоровыми толстыми или быть здоровыми толстыми. Вот давайте рассмотрим пример: рисунок внизу, две жещины, 34 и 39 лет. Индекс массы тела у обоих выше 30 (ожирение), общая масса тела и жира – одинаковы. Но у левой женщины – здоровое ожирение, а у правой– нездоровое. Уловили уже разницу? Разные фигуры и разное распределение жира. У правой женщины намного больше «плохого», висцерального жира, который и вызывает все проблемы.
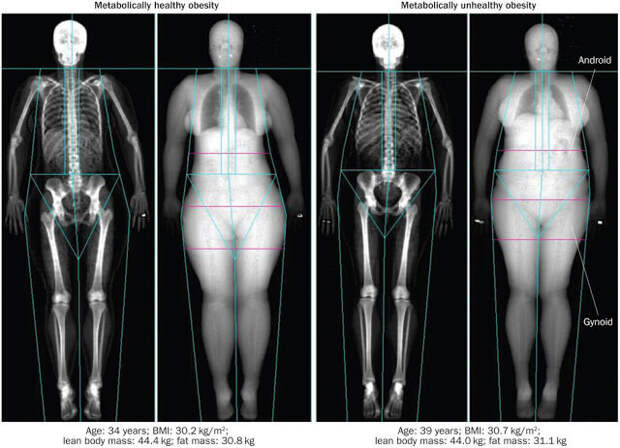
Я еще раз напомню, что висцеральный и подкожный жир – это абсолютно разные ткание, которые даже разное происхождение имеют. Жир «нижний», «здоровый», подкожный не влияет на воспаление и не провоцирует болезни. Скорее наоборот, защищает от них.
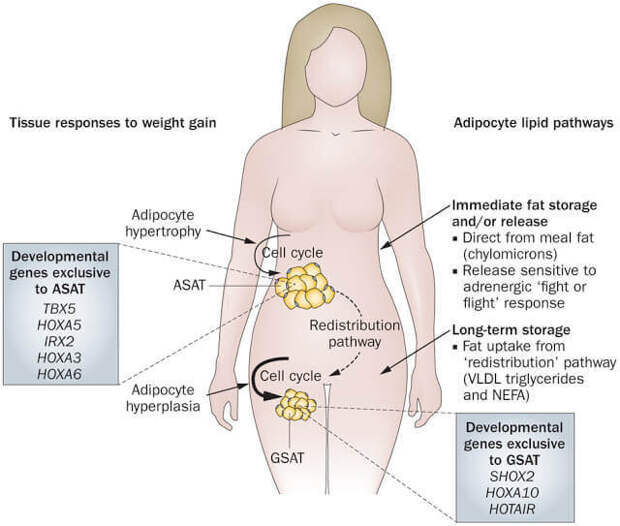
Критерии здорового ожирения.
1. Сохраненный обмен веществ.
Предположительно, сохранная чувствительность к инсулину, высокий уровень физической активности и генетические особенности лежат в основе отличий МЗО от метаболически нездорового ожирения. Поэтому уровни инсулина (и чувствительность к нему), лептина, адипонектина и С-реактивного белка должны быть в норме. Нет признаков метаболического синдрома(!).
2. Нормальный уровень висцерального жира.
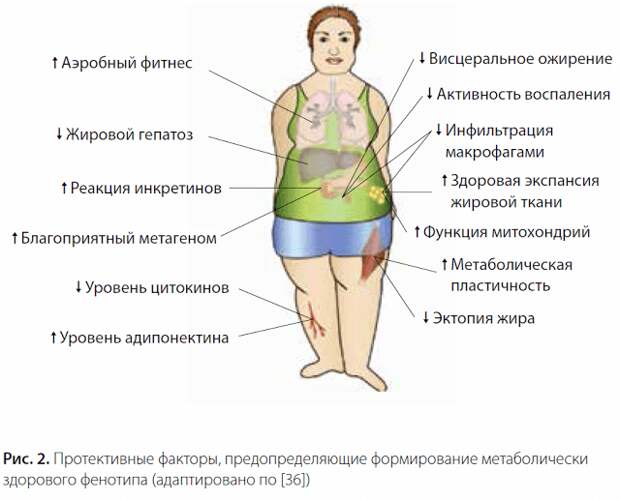
Медленно прогрессирующее воспаление жировой ткани выступает ключевым патогенетическим фактором метаболических заболеваний. По сравнению с метаболически нездоровым ожирением фенотип МЗО характеризуется более благоприятным профилем воспаления в жировой ткани, меньшим объемом висцеральных депо, менее выраженной инфильтрацией макрофагами, меньшим размером адипоцитов.
Исследования с применением методов визуализации показали, что объем висцеральной жировой ткани при МЗО на 50% меньше, чем у пациентов, имеющих метаболические нарушения. Гипертрофическое ожирение (увеличение размера адипоцитов) более тесно ассоциировано с инсулинорезистентностью, чем гиперпластическое ожирение (увеличение количества жировых клеток).
Количество жира на теле человека имеет меньшее значение, чем тип жира и как он распределяется. Считается, что повышенное количество висцерального жира (жир, окружающий внутренние органы) непосредственно связано с увеличением содержания жира в кровотоке, что может приводить к таким распространенным заболеваниям, как гиперлипидемия и диабет, которые не позволяют инсулину передавать энергию из кровотока и использовать ее в клетках.
Люди с повышенным уровнем висцерального жира обычно имеют большой живот. Чтобы избежать распространенных заболеваний или повысить иммунитет, необходимо понижать количество висцерального жира до приемлемого уровня.
3. Нежирная печень и прочие внутренние органы (как часть висцерального ожирения)
Здоровая нежираня печень - это ключ к пониманию здорвого веса! Присутствие эктопического жира как в скелетных мышцах, так и в печени у пациентов с МЗО низкое. Низкое содержание жировой ткани в печени расценивается как чрезвычайно надежный индикатор метаболического здоровья.
Фиброз жировой ткани, определяемый по уровню экспрессии коллагена 6-го типа, существенно меньше выражен при МЗО, что способствует более высокой пластичности жировой ткани, ее способности к здоровой экспансии. В работе A.D. Ogorodnikova и соавт. (2013) показано, что содержание эпикардиаль- ной, перикардиальной и внутрипеченочной жировой ткани при МЗО меньше, чем у больных ожирением в сочетании с метаболическими нарушениями.
4. Низкий уровень хронического системного воспаления.
Патофизиологической основой ожирения и ассоциированных с ним заболеваний является хроническое медленно прогрессирующее воспаление. Тем не менее не у всех больных ожирением отмечаются выраженные метаболические нарушения: от 10 до 40% пациентов имеют сохранные показатели углеводного обмена, липидного профиля, артериального давления.
В то же время у 10-27% лиц с нормальной массой тела встречаются инсулинорезистентность и дислипидемия. Так что можно быть жирными и худыми и с нормальной массой тела, но об этом позже.
Но! Общий жир не может расти бесконечно, при его значительном избытке он будет переходить в висцеральный. Так что если метаболически здоровые полные люди будут уменьшать физическую активность или начнут есть больше, то они заболеют.
Вышло свежеее исследование, в котором принимали участие 58 пар близнецов, и было установлено, что у мужчин активное накопление висцерального жира происходит при достижении 20,6% жира в теле, у женщин по достижении 39,4% (попутно (ну если точнее, то не совсем попутно, так как именно это и было изначальной целью исследования), было сделано заключение, что накопление висцерального жира у взрослых, не является следствием генетической предрасположенности, а скорее является результатом роста общего кол-ва жира в теле).
Также учитывая, что %жира в теле определяли при помощи DEXA, а это более точный метод чем по толщине складок или биомпендансом, и данные DEXA всегда выше данных полученных с помощью замеров по складкам или биомпендансом, то по сути результаты этого исследования снова подводят нас к озвучиваемому правилу "не разжираться выше 15% для мужчин".
Также с возрастом лишний вес также дает о себе знать: уменьшается физическая активность и замедляется обмен веществ. И хороший жир становится плохим. Проблемы со здоровьем у располневших людей становятся более очевидными после примерно 15 лет. Есть и вовсе мнение, что отсутствие болезней — лишь временное явление, и впоследствии любой человек с ожирением получит обычный букет из диабета, проблем с сердцем и т. д.
С этим согласуются данные ряда работ, вроде той, которая недавно была опубликована в Journal of the American College of Cardiology. То есть метаболически здоровое ожирение у таких людей на самом деле не такое уж здоровое и может быть начальной стадией на пути к тяжёлым недугам. Вместе с тем есть данные, которые говорят о том, что «хорошее» и «плохое» ожирение действительно представляют собой два разных физиологических состояниях, и что «хорошее» ожирение не обязательно предшественник «плохого».
Безусловно, это не означает, что пациенты с метаболически здоровым фенотипом не нуждаются в лечении; чрезмерный вес у многих из них предопределяет развитие остеоартритов, синдрома ночного апноэ и других осложнений и ассоциированных заболеваний.
Кроме того, МЗО не является стабильным состоянием, у многих больных с течением времени наблюдается ухудшение метаболических показателей. Как отмечают S.L. Appleton и соавт. (2013), спустя 8 лет после первичного обследования метаболическое здоровье удалось сохранить пациентам, у которых благодаря поддержанию здорового образа жизни не менялись показатели окружности талии.
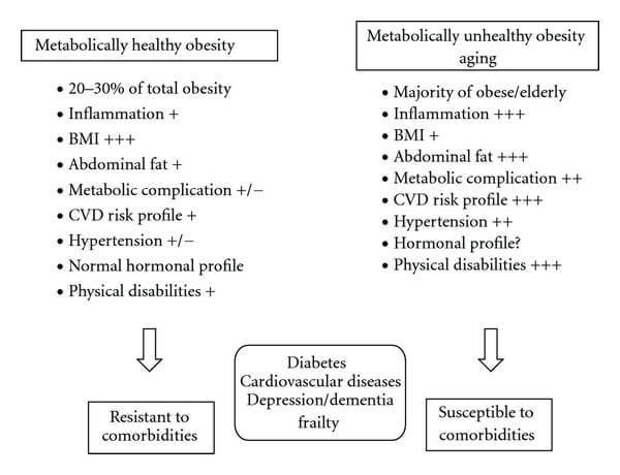
5. Сохраненная физическая активность.
Более высокий уровень физической нагрузки ассоциируется с метаболически здоровым фенотипом. Как отмечают S.M. Camhi и соавт. (2013), каждая минута физической активности повышала шансы сохранить метаболическое здоровье на 36%.
Оказалось, что если полные люди не забывают про физические нагрузки и держат себя в тонусе, то они не демонстрируют никаких проблем со здоровьем, традиционно связанных с лишним весом, вроде диабета, повышенного уровня холестерина или гипертонии.
Опубликованное в журнале European Heart Journal исследование предполагает, что врачи должны при определении рисков для здоровья тучных людей в первую очередь спрашивать их о том, практикуют ли они какие-либо физические нагрузки. Существует большое количество тучных людей, которые оказываются защищенными от этих метаболических осложнений, связанных с ожирением.
Благодаря фитнес-режиму они тренируют сердце и другие органы, делая их более прочными и устойчивыми перед заболеваниями". Худые, но при этом неспортивные люди, имеют риск более ранней смерти по сравнению со своими спортивными коллегами.
6. Нормальный уровень гемоксигеназы-1 (или HO-1).
Она может служить одним из самых ранних маркеров метаболического расстройства. Эти результаты согласуются с данными, полученными Юсси Науккариненом (Jussi Naukkarinen) и его коллегами из Хельсинкского университета, которые выступили в прошлом году с сообщением о том, что здоровое и нездоровое ожирение отличаются в том числе и по уровню воспаления.
По-видимому, этот же фермент разделяет здоровый и нездоровый избыточный вес. Правда, авторы работы уточняют, что его уровень у полных людей, пусть и с нормальной инсулиновой чувствительностью, был всё-таки выше, чем у худых. То есть избыточный вес всё-таки не бывает «абсолютно здоровым», и риск диабета при избыточном весе в любом случае повышен.
7. Здоровое питание.
Некоторые биологически активные компоненты, входящие в состав пищи (полифенолы, полиненасыщенные жирные кислоты, витамины группы A, D, E), благодаря своим антиокси- дантным и противовоспалительным свойствам могут оказывать благоприятное влияние на патогенетические факторы ожирения и метаболического синдрома. Лабораторные и клинические исследования подтвердили положительный эффект ряда нутриентов на дифференциацию адипоцитов, состояние липидного обмена
8. Генетическая предрасположенность (отсутствует).
Для уточнения механизмов, предопределяющих метаболическое здоровье, ведется поиск генов, регулирующих дифференциацию и пластичность адипоцитов, особенности распределения жировой ткани и реакции медленно прогрессирующего воспаления. У пациентов с МЗО экспрессия гена протеина-2, разобщающего окислительное фосфорилирование, гена рецептора PPAR5 и гена гормонально-зависимой липазы была выше, чем при осложненном ожирении [53].
В работе A. Jais и соавт. (2014) показано, что при МЗО в печени и жировой ткани отмечается более низкая экспрессия гена гемоксигеназы-1 - белка, участвующего в реализации окислительного стресса.
J. Naukkarinen и соавт. (2014) провели уникальное исследование с участием 16 пар монозиготных близнецов, дискордантных по массе тела (разница в среднем составила 17 кг). Наблюдавшиеся были разделены на 2 группы (по 8 пар близнецов в каждой) в зависимости от состояния метаболического здоровья участников, имевших ожирение.
По сравнению со своими здоровыми братьями (сестрами), пациенты с ожирением в сочетании с метаболическими нарушениями имели гораздо более высокое содержание жира в печени (До 18%), более крупный размер адипоцитов; в подкожной жировой ткани отмечалась низкая экспрессия генов, участвующих в обмене короткоцепочечных аминокислот, окислении жирных кислот.
Кроме того, в этой подгруппе выявлено нарушение биогенеза митохондрий. Участники с фенотипом МЗО по всем указанным параметрам не отличались от своих близнецов.
Оказалось, что всех близнецов можно разделить на 2 группы по количеству жира, накопленного в печени. Так, у части ожиревших подопытных с таким же количеством жира в печени, как у худых близнецов, никаких проблем со здоровьем не наблюдалось. У другой части людей (с большим количеством жира в печени) работали гены, провоцирующие появление воспалительной реакции, одновременно подавлялась деятельность митохондрий.
По мнению исследователей, помимо генов определенный вклад в формирование метаболически здорового фенотипа мог внести и здоровый образ жизни: у близнецов без факторов кардиометаболического риска был более высокий уровень физической нагрузки.
Таким образом, ученым удалось охарактеризовать два типа возможного ожирения у человека — здоровое и нездоровое, одним из главных отличий между которыми стало количество и характер жировых отложений в печени.
Заключение.
Здоровое ожирение – это не миф, а реальное состояние. Но, чтобы подвердить его, необходимо соблюдение всех перечисленных критериев.
Автор Андрей Беловешкин
Свежие комментарии