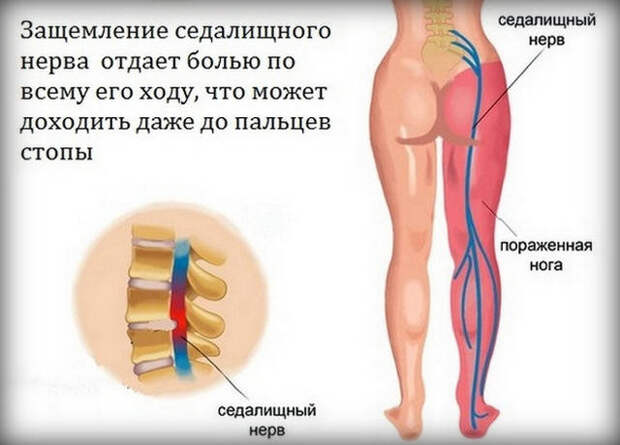
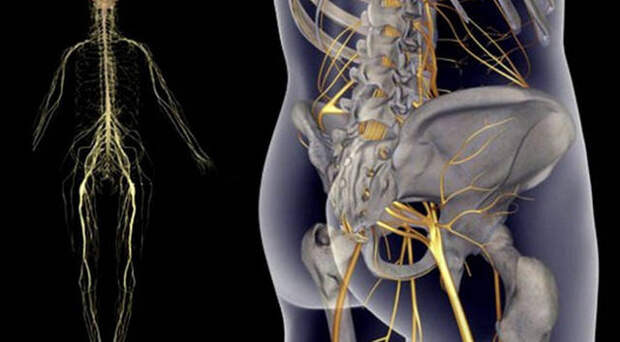
Седалищный нерв является самым крупным из всех нервов нашего тела.
Начинаясь в области пояснично-крестцового сплетения (в нижней части спины в районе поясницы), раздваиваясь, проходит через ягодичную область.
Далее его волокна проходят через всю ногу и заканчивается в пальцах ног, обеспечивая ее иннервацию.
У взрослого человека его толщина доходит до 1 см. Спускаясь ниже по ногам, нерв расщепляется на множество отростков.
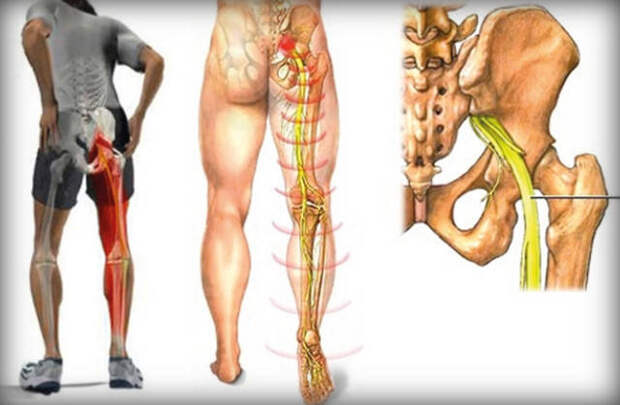
Его защемление называется ишиас, иногда его именуют поясничным радикулитом. При патологическом состоянии седалищного нерва боль распространяется на всю нижнюю часть тела. В связи с этим защемление седалищного нерва — это адская боль и дискомфорт.
Характеризующие защемление седалищного нерва симптомы представляют собой болезненные ощущения в пояснице, отдающие в ноги и усиливающиеся при малейших нагрузках или движении.
Причины воспаления и защемления нерва
Провоцирующих патологию самого крупного нерва факторов много.
Механические причины защемления седалищного нерва следующие:
- чрезмерными физическими нагрузками, при которых оказывается давление на позвоночный столб;
- резкий и неправильный подъем тяжестей, резкие повороты и наклоны;
- травмы позвоночника, тазовых костей;
- травмы внутренних органов, особенно тех, которые находятся в малом тазу, внутренние кровотечения;
- беременность крупным плодом и послеродовые травмы;
- искривленный позвоночник (сутулость, сколиоз) и плоскостопие;
- переохлаждением поясничной или крестцовой области;
- избыточный вес.
Все эти факторы возникают в один момент и приводят к сдавливанию и дальнейшему воспалению седалищного нерва.
Есть другие причины – это болезни, опухоли и другие патологии, которые указаны в истории болезни больного:
- патологически измененная форма позвонков (наросты), межпозвоночные грыжи;
- опухоли (в том числе онкологические), давящие на нерв, синдром грушевидной мышцы;
- артрит, артроз, радикулит, остеохондроз в хронической форме;
- смещение позвонков по отношению друг к другу;
- спазмирование спинных мышц в результате их повышенного тонуса;
- сужение спинномозгового канала (чаще возникает у пожилых людей);
- сахарный диабет, нарушение метаболизма, кровообращения;
- болезни и инфекционные процессы в области органов малого таза;
- нейропатия, связанная с неправильно сделанным уколом, когда задевается нерв.
К развитию ишиаса могут привести заболевания, которые обычно человек не связывает с данным заболеванием. Но обратить на них внимание нужно: вовремя проверить свой организм, начать лечение воспаления седалищного нерва, если оно обнаружено.
Среди них такие болезни, как сифилис, туберкулез, гонорея, бруцеллез, тиф, малярия и другие, имеющие гнойный характер, а также алкоголизм, отравление тяжелыми металлами, лекарственными средствами.
В 90% случаев защемление происходит в результате сдавливания корешков нерва. Если в позвоночнике появляется грыжа, то просевшие позвонки сдавливают нерв. Тогда возникают нестерпимые боли.
При остеохондрозе костные разрастания сдавливают нерв, но в этом случае невралгия развивается постепенно.
 Воспаление не может быть только по одной причине, чаще это целый комплекс факторов, провоцирующих ишиас. Обратить внимание нужно на все причины: либо устранить, либо лечить в комплексе.
Воспаление не может быть только по одной причине, чаще это целый комплекс факторов, провоцирующих ишиас. Обратить внимание нужно на все причины: либо устранить, либо лечить в комплексе.
 Как проявляется?
Как проявляется?
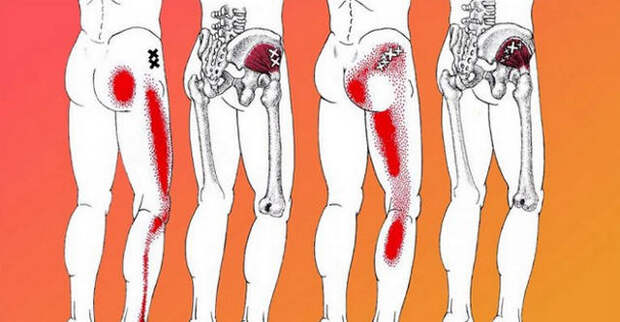
Как уже было сказано выше, главным симптомом защемления нерва является боль,которая локализуется в ягодичных мышцах и отдает далее во все мышцы ног. усиливающаяся при кашле, движениях или переносе тяжестей.
 Обычно боль появляется только в одной части поясницы и отдает в одну ногу.
Обычно боль появляется только в одной части поясницы и отдает в одну ногу.
Причем боль в пояснице отсутствует, она проявляется ниже поясничного отдела. Больные характеризуют боль как режущую, жгучую, колющую.
Она приступообразная по своей сути, возникает резко и также пропадает. Причем болевые ощущения не снижаются в состоянии полного покоя.
Болевые ощущения могут быть слабыми или очень острыми. Иногда пациенты с невралгией жалуются на следующие симптомы защемления седалищного нерва:
- онемение конечности;
- жжение;
- слабость мышц;
- похожие на удар током ощущения;
- дискомфорт при ходьбе и в лежачем положении;
- потерю трудоспособности на некоторое время;
- потерю контроля над работой мочевого пузыря или кишечника.
Если воспаление становится хроническим, тогда рецидив болевых приступов возникает в прохладное время года при переохлаждении, а также при физической нагрузке, эмоциональном перенапряжении.
При возникновении боли кожа на ногах может терять чувствительность, появляются мурашки, возникает онемение ног. Это симптомы запущенного заболевания ишиасом.
Иногда у больных воспалением седалищного нерва возникают симптомы повышенной потливости ног, краснота и отек нижних конечностей.
Пациент все время пытается найти удобную позу.
Походка больного нарушается: ногу со стороны защемления нерва как бы тянет. В особо запущенных случаях наблюдается уменьшение объема ягодичной, бедренной и икроножной мышцы.
Человек, столкнувшийся с защемлением нерва, имеет специфическую походку. Чтобы снизить боль, ему приходится наклоняться в противоположную сторону и при движении опираться на здоровую конечность.
Седалищный нерв – это неотделимая часть всей нервной системы. Иногда его защемление и дальнейшее воспаление при отсутствии грамотного лечения может осложнить повседневную бытовую жизнь человека: появляется неконтролируемый акт дефекации и мочеиспускания.
Лечение защемления седалищного нерва в домашних условиях следует начинать с выяснения причин, которые привели к развитию заболевания.
 Диагностика воспаления седалищного нерва
Диагностика воспаления седалищного нерва
При первых признаках недомогания и подозрении на ишиас нужно срочно обратиться к врачу и полностью обследоваться. Более раннее диагностирование и начало лечения поможет быстрее справиться с болезнью и продолжить жить качественно.
Данной проблемой занимается врач-невролог. При первом посещении он делает тесты для проверки рефлексов, проводит осмотр мышц ног.
Потом доктор составляет анамнез, где указывает предварительный диагноз, требующий уточнения.
Для это назначаются:
- лабораторные исследования крови и мочи;
- рентгенография позвоночника в положении лежа и сидя;
- компьютерная томография, МРТ;
- электромиография;
- сканирование позвоночника радиоизотопным методом (если есть подозрения на опухоли, для носителей ВИЧ).
Невролог для выбора метода лечения может направить больного ишиасом на консультацию к ревматологу, сосудистому хирургу и другим специалистам.
Методы лечения ишиаса
Только после полного осмотра неврологом и другими специалистами и на основе все проведенных анализов и обследований, где выяснены причины воспаления седалищного нерва и приняты во внимание все симптомы заболевания лечащим врачом назначается лечение.
Оно может быть комплексным при сложных случаях.
Существуют следующие методы лечения:
- медикаментозная терапия при помощи лекарственных средств, витаминных комплексов;
- физиотерапевтические процедуры;
- лечебно-физкультурный комплекс;
- курс массажа, рефлексотерапия;
- гомеопатия, народная медицина;
- санаторно-курортное лечение;
- оперативное вмешательство.
В острый период воспалительного процесса в седалищном нерве обязательно нужен постельный режим и максимальное ограничение физической активности.
В это время возможна терапия медикаментозная и физиопроцедуры.
Когда болезнь находится под контролем возможно лечение воспаления седалищного нерва другими методами.
Рассмотрим основные способы.
 Медикаментозное лечение
Медикаментозное лечение
Терапия лекарственными средствами показана в острый период воспаления и в период затихания болевых синдромов. Она необходима для снижения болевых ощущений и уменьшения воспаления.
Для уменьшения выраженности симптомов при защемлении седалищного нерва применяют следующие группы лекарственных средств:
- Обезболивающие препараты направленного действия в острую фазу. Врачом назначают чаще таблетки (Анальгин, Седальгин, Темпалгин, Пенталгин, Баралгин) и мази (Финалгон, Апизатрон, Вирапин, Нафтальгин).
- Нестероидные препараты противовоспалительного действия. Используются в виде мази, геля, таблеток, в особые случаи – инъекции внутримышечно.
Популярностью пользуются Диклофенак, препараты с ибупрофеном (Ибупрофен, Нурофен, Найз), Ортофен, Напроксен, Сулиндак, Кетолорак. Их нельзя принимать долго, т. к. имеют серьезные противопоказания и много побочных действий.
Для продолжительного приема нужно выбрать другое лекарство: Нимесулид, Мовалис, Аркоксиа.
Нестероидные лекарства в виде мази – это Дикловит (с пчелиным ядом), Фастум гель (действующее вещество – кетопрофен), Вольтарен (с диклофенаком в составе). - Гормональные лекарства. Чаще используют при сильных болях, когда другие группы препаратов не справляются с обезболиванием.
Основное средство – Гидрокортизон. Мази, гели с хондроитином. К ним относятся Хондроксид, Терафлекс. Хондроитин в составе таких средств помогает восстановить связки, хрящи в позвоночном столбе и ослабить воздействие на седалищный нерв. - Витаминная терапия. Назначается для улучшения кровотока и ускорения метаболизма, уменьшения спазмов в мышцах.
- Антидепрессанты. Назначаются врачом для спокойного состояния больного, который из-за постоянных болей может впасть в депрессию.
- Прочие лекарства. Здесь все зависит от причин защемления седалищного нерва. Если причина в инфекциях – прописывают противовирусные и антибактериальные средства, если есть онкология – специальные лекарства, которые прописывает врач-онколог.
 Физиотерапевтические процедуры
Физиотерапевтические процедуры
Назначать определенные физиопроцедуры, их количество может только лечащий врач. Чаще при воспалении седалищного нерва для уменьшения ее симптомов применяются электросон, электрофорез, фонофорез, лазерная терапия, парафиновые аппликации, прогревание УВЧ.
Все виды процедур в сочетании с медикаментозной терапией помогут справиться с болезнью в острый период.
Для беременных женщин понадобится еще консультация гинеколога. Им желательны плавание, пилатес, йога.
Врачом-физиотерапевтом назначается комплекс специальных упражнений, учитывая весь спектр причин защемления седалищного нерва и его симптомов.
 Особенности терапии защемления
Особенности терапии защемления
При защемлении стоит отнестись к лечению очень серьезно. Важно соблюдать общие рекомендации:
- При появлении болевых и дискомфортных ощущений нужно спать на жесткой поверхности. Мягкие кровати и кресла способствуют дальнейшему развитию недуга.
- При сильных болях нельзя переохлаждаться и поднимать тяжести. Иначе воспалительный процесс только усугубится.
- При болевых ощущениях в поясничном отделе нельзя наклоняться или совершать резкие движения.
Как правило, термин «защемление/ущемление седалищного нерва» подразумевает потерю эластичности и гибкости мышц задней поверхности ноги. Это часто связано с процессом возрастного укорочения (ригидности) мышц, который может начаться уже после 30–35 лет.
Как уже отмечалось, традиционное лечение подразумевает диагностику и назначение соответствующих медикаментов. Но лучше не ограничиваться одним лишь приемом обезболивающих.
Поверьте, если во время лечения выполнять простые упражнения для растяжки мышц, о боли забудете в скором времени.
Если защемление и воспаление возникли из-за смещения межпозвоночных дисков, важно вернуть их на место. Только после этой процедуры, которую должен провести опытный мануальный терапевт, можно использовать согревающие компрессы, входящие в арсенал способов исцеления от недуга.
При беременности лечение защемления седалищного нерва состоит в выполнении специальных упражнений, которые позволяют снять боль и дискомфортные ощущения.
Рецепты нетрадиционной медицины также должны быть направлены на устранение болевого синдрома и воспалительного процесса.
 Использование компрессов
Использование компрессов
Чаще применяются разогревающие мази домашнего приготовления на основе скипидара, камфорной мази, водки.
Кроме этого используют настой из лаврового листа, сок черной редьки, смеси меда и водки, красного перца и водки, тертого хрена и сырой картофелины.
Их наносят на область защемления под пленку.
Такие компрессы хорошо прогревают воспаленную область, уменьшают спазмированность в месте воспаления. Таким образом проводимость самого крупного нерва в организме человека улучшается, усиливается выработка гормона эндорфина, который снижает болевой синдром.
Успешно лечить защемление седалищного нерва позволяют такие компрессы:
- Прогревающий с хреном, картофелем и медом. Свежий корень хрена пропустить через мясорубку, добавить натертый сырой картофель (1:1) и 1 ст. л. меда. Компоненты перемешать и выложить на ткань. Наложить компресс на область поясницы, утеплить пленкой и лечь в постель. Предварительно кожу нужно смазать растительным маслом. Длительность процедуры – 1 час. Будет сильное жжение, но нужно терпеть.
- С пчелиным воском и прополисом. Воск подогреть и наложить на поясницу, предварительно смазанную маслом прополиса. Зафиксировать компресс полиэтиленом и укутать теплым платком. Лучше делать процедуру перед сном. Держать всю ночь.
- Лепешка из ржаной муки с медом. Помогает при воспалении нерва. Мед и муку смешивают в таких количествах, чтобы получилась плотная лепешка. Перед сном наложить на больное место эту лепешку, накрыть пленкой и теплым платком.
- С пихтовым маслом. Взять ткань, пропитать ее маслом и приложить к больному месту. Сверху укрыть пленкой, положить грелку. Кожу перед наложением компресса смазать растительным маслом. Выдержать компресс 1-2 часа.
- С черной редькой и медом. Редьку натереть на терке и перемешать с половиной стакана меда. Попариться в бане, после приложить к поясничному отделу полученную смесь. Держать 5-10 минут. Смыть водой и лечь в постель, чтобы пропотеть.
- С алоэ и красным перцем. Листик алоэ измельчить и засыпать острым красным перцем. Перемешать и приложить смесь к больному месту, укрыв сверху пленкой и теплым платком. Держать до утра. Утром сделать новый компресс. Для исцеления хватает 6 таких процедур.
- Из бузины и ромашки. Растения смешать (1:1) и обдать кипятком. Затем положить в льняной мешочек и приложить к пораженной области поясницы. Утеплить компресс теплым шарфом.
- Капустный. От свежей капусты оторвать листики и вырезать черешки. Поместить листики в кипящую воду на 3 минуты для улучшения их эластичности. Затем приложить размягченные листы к больному месту. Сверху накрыть пленкой и теплым платком. Компресс можно держать более 30 минут.
Т
 Использование растираний
Использование растираний
Для натираний применяется настойка почек сосны или ели, хвои и одуванчиков.
Для ее приготовления нужно положить в полулитровую банку 50 г сырья. Залить водкой и настаивать 7 дней.
Не менее эффективным противовоспалительным средством является сок агавы. Листья срезать возле ствола растения, разрезать вдоль и натирать поясницу выделяющимся соком.
Хороший результат в лечении защемления приносит мазь из багульника. Траву залить растительным маслом (2:5) и томить на малом огне 12 часов. Остудить и процедить. Втирать полученную мазь в область поясницы.
 Исцеление массажем
Исцеление массажем
Массаж может проводиться только специалистом в области массажа. В период сильного болевого синдрома применяют небольшое растирание и поглаживания, во время затихания основного симптома можно применять похлопывания и разминания.
Для усиления эффекта от массажа используются специальные разогревающие мази и эфирные масла.
Для видимого результата курс должен равняться минимум 10 сеансам.
Массаж призван улучшать кровоток в месте защемления седалищного нерва, уменьшения спазмов мышц, снижение отечности.
В домашних условиях можно сделать баночный массаж. До его проведения нужно использовать любой согревающий или противовоспалительный состав.
Делать массаж следует так: смазать больной участок кремом, поставить банку и передвигать ее круговыми движениями по часовой стрелке на протяжении 15 минут.
Процедуру рекомендуется проводить через 1 день.
Прекрасный результат в лечении невралгии дает медовый массаж.
300 г меда растопить на водяной бане, довести до кипения и снять с огня.
Влить в растопленный мед 50 г спирта. Вливать спирт следует очень медленно.
После остывания использовать массу для растирания спины. Делать массаж до того момента, пока руки не начнут прилипать к коже. По больным местам можно несильно похлопывать.
После массажа кожа на спине станет красной, что свидетельствует о приливе крови. Улучшение кровообращения способствует усилению обменных процессов, что помогает устранить воспаление в седалищном нерве.
После процедуры принять душ и 30 минут полежать.

Лечебная гимнастика
Комплекс физических упражнений, эффективных и достаточно простых, призваны улучшить кровоток сосудов в области поясницы и ягодиц. Назначаются они только врачом вне периода обострения защемления седалищного нерва.
В острую фазу можно выполнять упражнения лежа на кровати (подъем ног, упражнение «велосипед»).
 Разблокируйте седалищный нерв: эти 2 упражнения избавят вас от боли
Разблокируйте седалищный нерв: эти 2 упражнения избавят вас от боли
Упражнения для растяжки могут оказать большую помощь, так как помогают успокоить воспаление и тем самым облегчить боль. Конечно, они могут даваться нелегко, поэтому выполняйте упражнения медленно, на выдохе увеличивая растяжение.
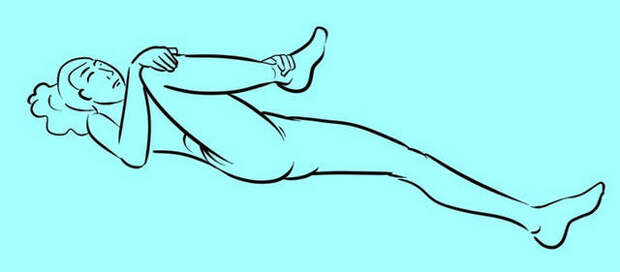
1.Лягте на ровную поверхность, согните ногу, в которой чувствуете боль, и осторожно потяните ее к плечу.
Когда почувствуете растяжение, постарайтесь удержать ногу в таком положении 30 секунд.
Разогните ногу, полежите немного.
Сделайте еще 2 подхода.
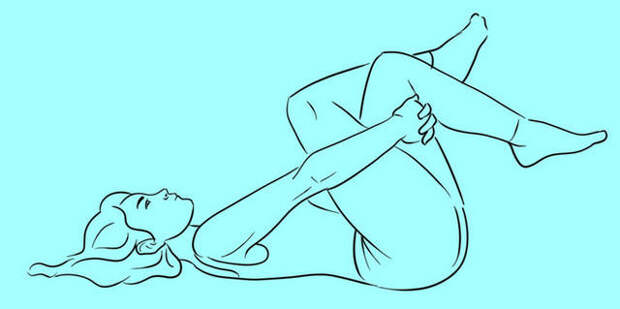
2.Снова в положении лежа согните ноги в коленях и осторожно подтяните их к груди, не отрывая таз от пола.
Скрестите ноги, как показано на рисунке, и, обхватив руками здоровую ногу, потяните.
Удерживайте ноги в течение 30 секунд, отпустите и вернитесь в исходное положение.
Сделайте еще 2 подхода.
Я подобрала ещё несколько видео с техникой выполнения лечебных упражнений при защемлении седалищного нерва для его разблокировки ( жмите на картинку). Эти комплексы можно выполнять только вне периода обострения, когда боль немного отступает.
Не нужно сильно повышать нагрузку. Все упражнения делаются плавно, без резких рывков.
Как вылечить самому себе седалищный нерв, за 2 минуты
Ишиас. Два супер классные упражнения при острых болях
Всего одно самое эффективное упражнения при защемлении седалищного нерва
Разблокировка седалищного нерва
Защемление седалищного нерва Устраняем боль Профилактика
Помните, что движение является самым эффективным способом борьбы с ишиасом, как бы парадоксально это ни звучало.
Стимулируя кровообращение, устраняете застойные явления в мышцах и тем самым ускоряете выздоровление.
Свежие комментарии