Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 34 года.
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон.
[1]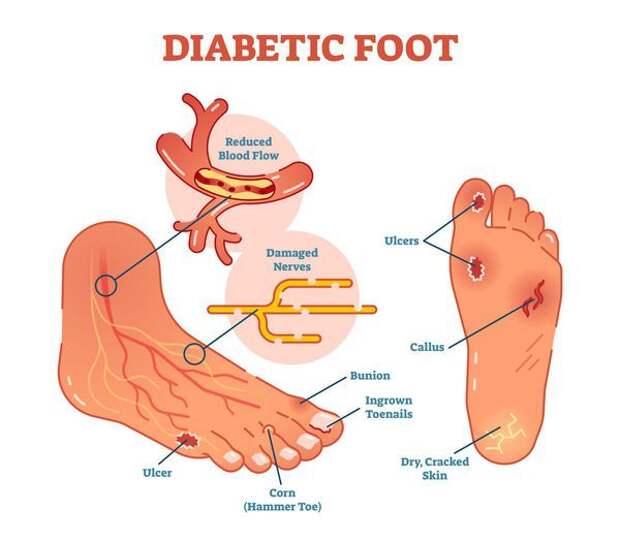
Главная причина ДС — это Сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «Сахарный диабет» должен помнить о таком грозном возможном осложнении.
СДС развивается в разной степени и разных формах:
- через 5-7 лет у 60% пациентов с СД 1 типа (уровень глюкозы более 8 ммоль/л);
- через 15-20 лет у 10% пациентов с неинсулинозависимый СД 2 типа (уровень глюкозы 8-9 ммоль/л) — часто возникает при остеопатологии, травме и дерматите стопы различной этиологии.
- через 10-15 лет с у 90% пациентов с инсулинозависимым СД 2 типа.
Основные «пусковые механизмы» развития язв при СДС:
- Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
- Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
- Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
- Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
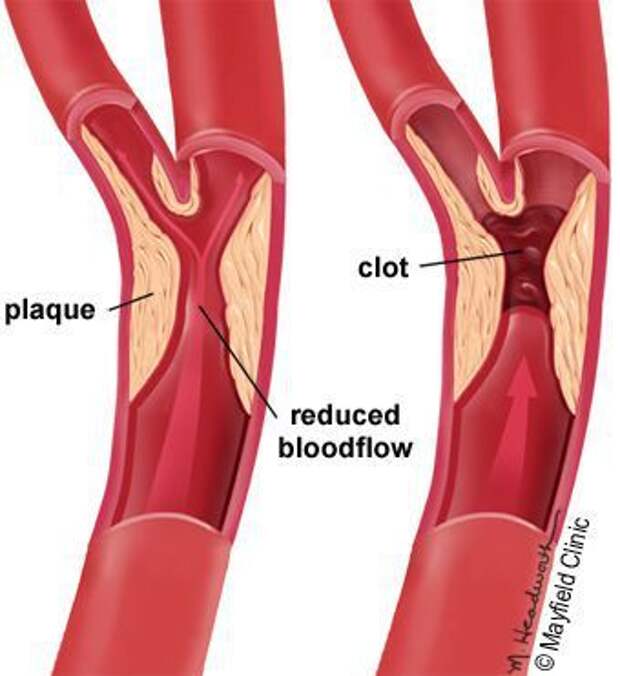
- Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.
Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.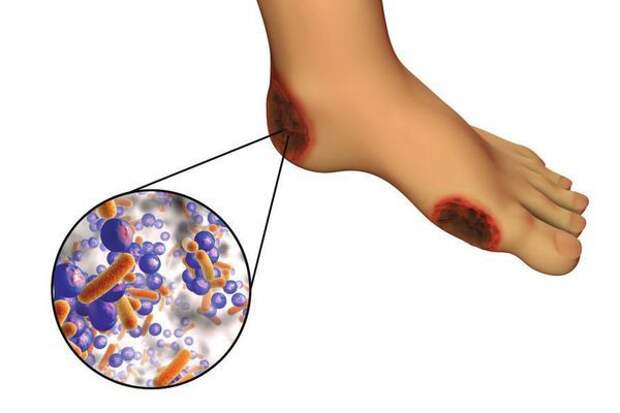
Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);
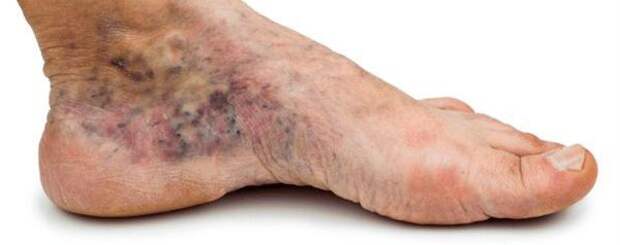
- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
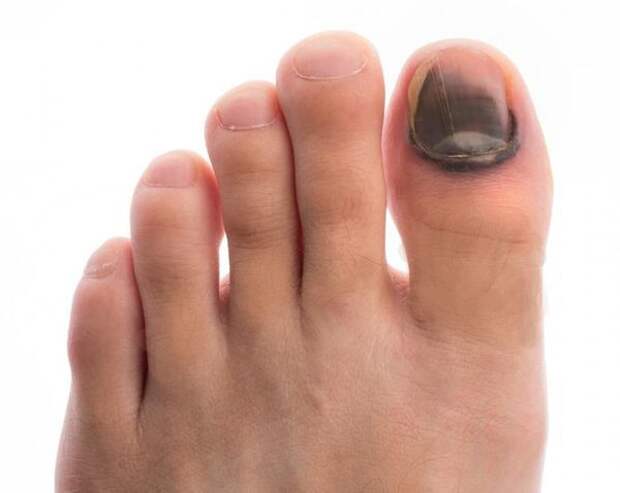
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;
- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;
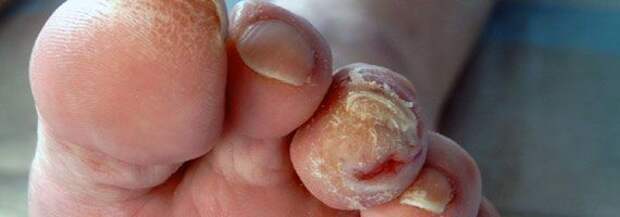
- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;
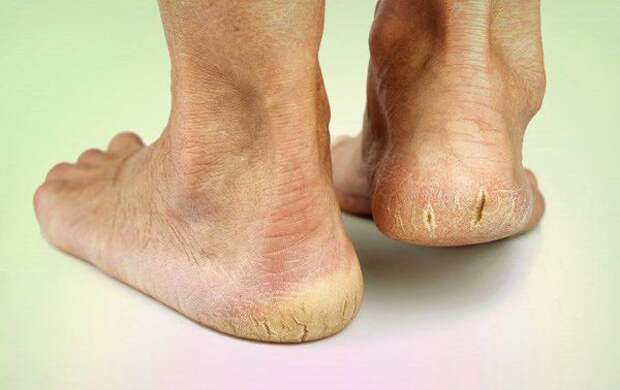
- трофические язвы, длительно не заживающие на стопах.
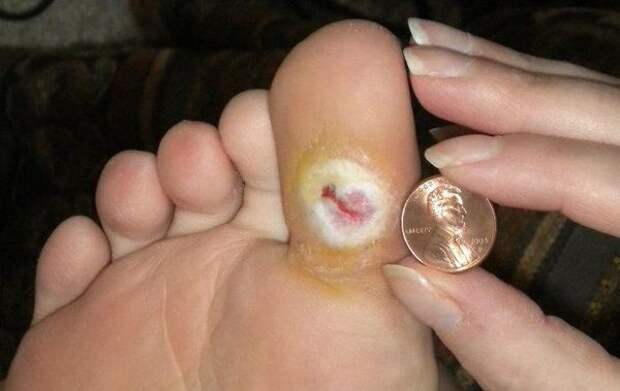
Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Механизм развития СДС представляет собой следующую патологическую последовательность:
- выработка гормона инсулина в недостаточном количестве;
- гипергликемия (увеличение глюкозы в крови);
- блокада микроциркуляции крови, кислорода и других микроэлементов через сосудистую стенку;
- разрушение нервных волокон и рецепторов;
- микро- и макроишемия тканей стопы;
- возникновение трофической язвы.
Таки образом, при СДС происходит повреждение всех тканей нижней конечности.
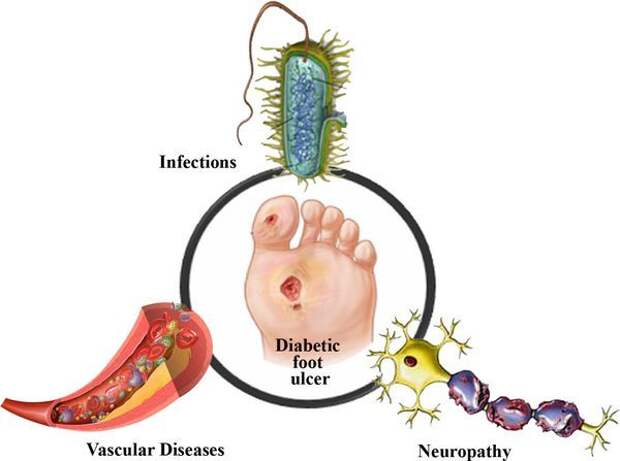
В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.
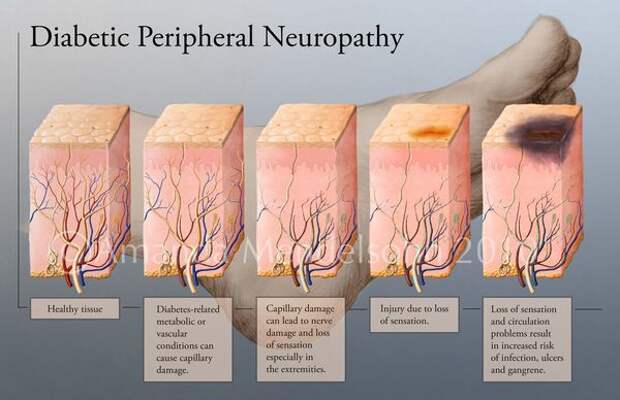
Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей.[9]
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой.[1]Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.
- ишемическая гангренозная стопа:
- значительно выраженный болевой синдром;
- бледность кожи и уменьшение её температуры;
- сохранение периферической чувствительности;
- сопутствующие патологические состояния — гипертензия и дислипидемия.
- смешанная.
Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС:[6][7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.
Памятка: правила ухода за ногами при сахарном диабете. Как ухаживать за диабетической стопой дома, чем обрабатывать?
Сахарный диабет — эндокринное заболевание, имеющее множество форм и осложнений. Одним из самых часто встречающихся осложнений считается синдром диабетической стопы (сокр. СДС).
По статистике язвы на ногах при диабете возникают у 80% диабетиков в возрасте старше 50 лет. Молодые люди с диабетом также подвержены СДС, но значительно в меньшей степени — примерно в 30% случаев.
Во всем мире врачи уделяют много внимания ранней диагностике, профилактике и лечению диабетической стопы, разрабатывая новые методики и памятки для пациентов, содержащие информацию о том, как ухаживать за ногами при сахарном диабете и не допустить развития заболевания.
Почему так важен правильный уход за диабетической стопой?
 Важность профилактики и правильный уход за стопами ног при сахарном диабете трудно переоценить. При несоблюдении этих правил заболевание быстро прогрессирует и начинается гангрена. По данным ВОЗ 95% ампутаций конечностей связаны с гангренозным заражением тканей. Гангрена является последней стадией СДС, которой предшествуют следующие симптомы:
Важность профилактики и правильный уход за стопами ног при сахарном диабете трудно переоценить. При несоблюдении этих правил заболевание быстро прогрессирует и начинается гангрена. По данным ВОЗ 95% ампутаций конечностей связаны с гангренозным заражением тканей. Гангрена является последней стадией СДС, которой предшествуют следующие симптомы:
- боли в ногах при ходьбе, а также в неподвижном состоянии;
- нарушение кровообращения (холодные ноги, вздутые вены, покалывание, онемение и пр.);
- ухудшение тонуса мышц конечностей;
- появление деформации стоп;
- сухие и мокрые мозоли, изъязвления;
- глубокие язвы, грибковое поражение стопы.
Если не лечить эти симптомы и не соблюдать правила ухода за ногами при сахарном диабете, то с большой долей вероятности заболевание перейдет в опасную стадию. Избежать заражения гангреной и последующей ампутации не так уж и сложно, достаточно осуществлять правильный уход за диабетической стопой дома и своевременно обращаться к врачу при малейшем ухудшении состояния.
Уход за ногами при сахарном диабете: памятка пациентам
Данная памятка разработана врачами-эндокринологами и подиатрами специально для людей больных диабетом и содержит основные советы, как ухаживать за диабетической стопой:
1. Наблюдение за появлением симптомов СДС
 Должны насторожить: постоянно мерзнущие или наоборот «горящие» ступни, ощущение «мурашек», скованности, снижение чувствительности, боли при ходьбе, отеки. Если вы обнаружили эти симптомы, то необходима срочная профилактика диабетической стопы и визит к врачу.
Должны насторожить: постоянно мерзнущие или наоборот «горящие» ступни, ощущение «мурашек», скованности, снижение чувствительности, боли при ходьбе, отеки. Если вы обнаружили эти симптомы, то необходима срочная профилактика диабетической стопы и визит к врачу.
2. Регулярный осмотр ног
 Осмотр необходимо проводить утром или вечером, предварительно помыв и просушив ноги. При обнаружении ороговевших участков эпидермиса, мозолей и натоптышей, не связанных с ношением новой или неудобной обуви, а также ранок, язв, истонченных участков кожи рекомендуется также обратиться к врачу и использовать специализированные косметические средства для диабетической стопы. Такие средства содержат увлажняющие, питающие, смягчающие компоненты, которые способствуют восстановлению нормального эпидермиса, а также защищают стопы от инфицирования, обладают противовоспалительным эффектом.
Осмотр необходимо проводить утром или вечером, предварительно помыв и просушив ноги. При обнаружении ороговевших участков эпидермиса, мозолей и натоптышей, не связанных с ношением новой или неудобной обуви, а также ранок, язв, истонченных участков кожи рекомендуется также обратиться к врачу и использовать специализированные косметические средства для диабетической стопы. Такие средства содержат увлажняющие, питающие, смягчающие компоненты, которые способствуют восстановлению нормального эпидермиса, а также защищают стопы от инфицирования, обладают противовоспалительным эффектом.
3. Ежедневное мытье и обработка диабетической стопы
Сухие мозоли на ступнях нужно обрабатывать пемзой. После мытья ноги нужно вытереть мягким полотенцем, не растирая, а лишь промакивая.
Обязательно нанести питательный крем, в составе которого содержаться натуральные увлажнители. Например, линия «ДиаДерм» предлагает специальные крема для ухода за ногами при сахарном диабете. В линию входят крема «Защитный», «Интенсив» и «Смягчающий», которые идеально подходят для ежедневного использования.
Крем «Регенерирующий» — отличное средство для ног при наличии ссадин, послеинъекционных ран и прочих повреждений. Особенностью средств «ДиаДерм» является наличие в составе 5-15% мочевины и экстрактов лечебных трав и масел, которые увлажняют, питают и способствуют ранозаживлению и регенерации.
Кликните по картинке ниже, чтобы узнать подробнее о кремах для ног при диабете и заказать их с доставкой на дом или по почте.

4. Правильная стрижка ногтей
 Вросшие ногти при диабете нередко ведут к инфицированию и воспалительным процессам. Стричь ногти необходимо аккуратно по прямой линии без закругления. Острые уголки подпиливаются мягкой мелко абразивной пилочкой.
Вросшие ногти при диабете нередко ведут к инфицированию и воспалительным процессам. Стричь ногти необходимо аккуратно по прямой линии без закругления. Острые уголки подпиливаются мягкой мелко абразивной пилочкой.
При обработке ногтей нельзя использовать ножницы с острыми концами. Если в процессе стрижки палец стопы был травмирован, то это место необходимо обработать перекисью водорода и смазать ранозаживляющей мазью, например фурацилиновой или на основе стрептоцида. В нашем интернет-магазине вы найдете хорошие и недорогие средства по уходу за ногтями.
5. Профилактика грибковой инфекции
При поражении грибком на стопах появляются язвы, расчесы, ранки. Наличие грибка многократно увеличивает риск появления гангрены. Профилактика заражения заключается в соблюдении правил гигиены. Также диабетикам нельзя ходить босиком в общественных местах, на пляжах, в лесу и пр. Носки нужно менять ежедневно, не допускать ношение грязной, плохо пахнущей и мокрой обуви.
Обязательно применяйте крем «Защитный» для профилактики развития бактериальной и грибковой инфекции, восстановление защитного барьера.
6. Соблюдение основных принципов ЗОЖ, укрепление иммунитета
 Употребление алкогольных напитков, постоянное переедание, курение, сидячий образ жизни — факторы, оказывающие негативное воздействие на состояние ног при диабете. Для снижения риска прогрессирования болезни необходимо отказаться от вредных привычек, соблюдать диету и укреплять иммунитет.
Употребление алкогольных напитков, постоянное переедание, курение, сидячий образ жизни — факторы, оказывающие негативное воздействие на состояние ног при диабете. Для снижения риска прогрессирования болезни необходимо отказаться от вредных привычек, соблюдать диету и укреплять иммунитет.
Всем диабетикам показаны ежедневные прогулки, продолжительностью не менее 30 мин. Пожилым и тучным людям для ходьбы можно использовать специальную складную трость.
7. Ношение качественной обуви
 Обувь должна быть выполнена из качественного материала, не иметь толстых, натирающих грубых швов. Желательно, чтобы она имела шнуровку или липучку для регулирования полноты ноги. Подошва должна быть достаточно толстой, чтобы предохранять стопу от повреждений. Допускается наличие невысокого устойчивого каблука.
Обувь должна быть выполнена из качественного материала, не иметь толстых, натирающих грубых швов. Желательно, чтобы она имела шнуровку или липучку для регулирования полноты ноги. Подошва должна быть достаточно толстой, чтобы предохранять стопу от повреждений. Допускается наличие невысокого устойчивого каблука.
8. Использование специальных стелек
 Эффективный уход за ногами при сахарном диабете невозможен без качественной разгрузки стопы. Для этой цели разработаны разгружающие ортопедические стельки и современные индивидуальные стельки, которые равномерно распределяют вес тела и предупреждают деформирование пальцев и свода ступни, а также препятствуют образованию мозолей.
Эффективный уход за ногами при сахарном диабете невозможен без качественной разгрузки стопы. Для этой цели разработаны разгружающие ортопедические стельки и современные индивидуальные стельки, которые равномерно распределяют вес тела и предупреждают деформирование пальцев и свода ступни, а также препятствуют образованию мозолей.
Отличными характеристиками обладают стельки с эффектом памяти, которые принимают форму в зависимости от физико-анатомических особенностей своего владельца. Используя стельки для ношения при диабете в сочетании с правильно подобранной обувью, можно избежать развития многих симптомов СДС.
Кликните по картинке ниже, чтобы узнать подробнее о стельках для ног при диабете и заказать их с доставкой на дом или по почте.
Можно ли вылечить диабетическую стопу?
Стоит понимать, что диабетическая стопа является последствием диабета. Большинство форм сахарного диабета современная медицина вылечить не может, а значит, риск развития СДС сохраняется на протяжении всей жизни.
Однако, соблюдая все вышеописанные правила и зная, как и чем обрабатывать диабетическую стопу, можно существенно уменьшить риск развития этого недуга.
Свежие комментарии