Почему сахарный диабет это больше чем просто болезнь?
В чем-то это альтернативный взгляд организма на действительность.
Суть происходящего проста: глюкоза не проникает в клетку. Поэтому снаружи - в кровеносном русле - глюкозы много, в клетках - её нет. Причины могут быть разные: отсутствие инсулина (диабет I типа), нечуствительность рецепторов клеток к инсулину (II тип).
Запомним: в крови глюкоза есть, внутри клетки- нет. Это факт первый.
Идем дальше.
Клетка и энергия
Сначала заглянем в клетку. Здесь нам стоит вспомнить, что глюкоза -один из двух основных источников энергии для клетки. Происходит это так:
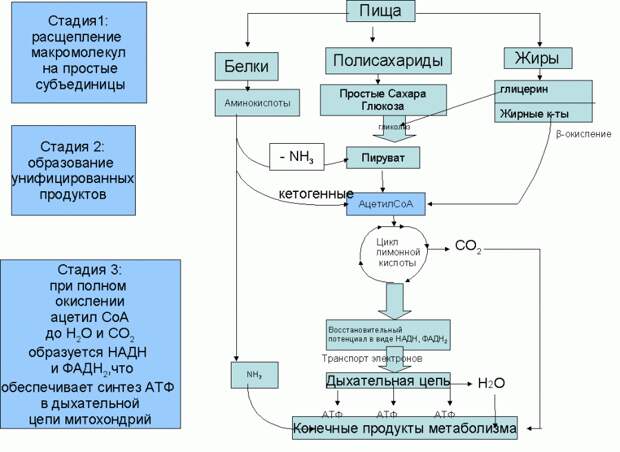
Картинка взята здесь: studfiles.net/preview/5910177/page:7/
Схема выглядит запутанной, но суть её проста: 3 класса веществ годятся для получения основной "клеточной энергетической валюты" - молекул АТФ.
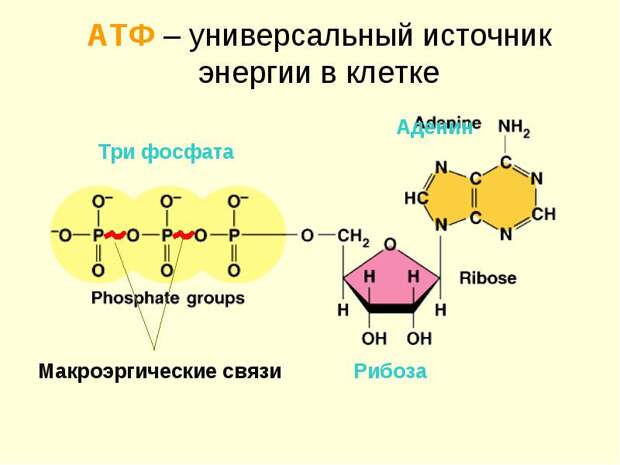
habr.com/ru/post/424275
Хотя эта молекула и называется длинно: аденозин-три-фосфат, её ценность объясняется просто: при отщеплении одного из трёх фосфатов выделяется достаточно энергии, чтобы совершить какое-нибудь простое действие. Например, соединить две аминокислоты в процессе синтеза белка, сократить мышечное волокно или выкинуть из клетки 3 йона Na+, затащив туда 2 йона К+ (работа Na-K-АТФазы). Синтезируется АТФ в митохондриях, а используется там, где нужна - её можно легко перетащить в любой уголок клетки.
Итак, АТФ можно получить из молекул жира, аминокислот или глюкозы. Но жечь аминокислоты вместо того чтобы построить из них что-то полезное как-то совсем расточительно. Клетка занимается этим в крайнем случае. С жирами проще: расщепил на глицерин и жирные кислоты и окисляй их себе на здоровье! Но есть нюансик: так умеют далеко не все клетки. Например, клетки мозга - не умеют. В отличие от миокарда и скелетных мышц. Это второй важный факт: клетки мозга не могут получать энергию из жиров.
Но что бы клетка не сжигала (то есть, окисляла), как промежуточный итог имеем пируват, который в виде ацетата в связи со специальной молекулой - коферментом А отправляется в знаменитый цикл Кребса, на выходе из которого будем иметь СО2 и водород. Водород соединяются с кислородом, образуя воду и высвобождая энергию для синтеза АТФ: из 1 молекулы глюкозы получаем 38 молекул АТФ. Жиры, естественно, более эффективны: например, при окислении одной молекулы пальмитата (CH3(CH2)14COOH), образуется 129 молекула АТФ.
Почему так много энергии от синтеза простой воды? А вы попробуйте в лабораторных условиях соединить водород с кислородом! Если уж реакция пойдет, то бабах будет знатный. Вот эту-то энергию потенциального бабаха клетка и запасает в химических связях АТФ.
Тут встаёт ещё один интересный вопрос: раз АТФ такая нужная вещь, почему не устроить её запасы, что-то вроде биологического аккумулятора? Ответ прост: АТФ довольно тяжелая молекула. 1 моль глюкозы, весом 174г, образует при аэробном гликолизе 38 моль АТФ, весом 19,3 кг. (Моль - количество молекул, равное числу Авогадро. Сколько это, не важно, хотите, посмотрите в Википедии. Главное, в одном моле любого вещества содержится то же количество молекул, что и в моле любого другого вещества). Так что хранение энергии в виде гликогена (полимер глюкозы, её, так сказать, заначка), как способ хранения энергии организмом, куда более эффективен. АТФ является одним из самых часто обновляемых веществ: у человека продолжительность жизни одной молекулы АТФ менее 1 минуты. В течении же суток одна молекула АТФ проходит в среднем 2000-3000 циклов ресинтеза, а всего человеческий организм в среднем синтезирует в сутки около 40 килограмм АТФ. Запасы гликогена в нашем организме оцениваются в 300-400 г, что обеспечивает нас запасом энергии примерно в 1900-2200 Ккал. Но этого запаса все равно мало даже для того, чтобы пробежать марафон. И глюкозой нельзя наесться впрок: из её избытка организм быстренько синтезирует жиры. Обидно, да?
Итак, запомним еще один важный факт: АТФ жизненно необходима, но устроить её запас клетка не может. Поэтому, хочешь-не хочешь, приходится постоянно что-то окислять: глюкозу или жиры.
Как накормить мозг?
Поехали дальше. Помним, что снаружи (в кровотоке) глюкозы много, а в клетку она не попадает. В итоге клетка начинает голодать. Кто-то, например, миокард и мышцы, начинают вовсю окислять липиды. Но что делать клеткам мозга? Умирать от голода?
К счастью, организм - целостная система и принцип "каждый сам за себя" в нем не работает. В нашем случае спасителем мозга является печень. Она вообще тот самый супермен, который спасает всех, когда эти "все" натворят всяких бед. Вспомним хотя бы алкоголь! Но мы отвлеклись.
Печень начинает расщеплять жиры до ацетата -того самого вещества, которое, соединившись с коферментом А, расщепляется в цикле Кребса. Но проблема в том, что ацетат нужно до мозга как-то доставить, через кровоток, естественно. Доставляется ацетат в транспортной форме: в форме кетоновых тел. Это ацетон, ацетоуксусная кислота и бета-оксимасляная кислота. Ещё один важный факт: при снижении глюкозы в клетках мозга, печень выбрасывает в кровоток кетоновые тела. Для мозга это способ выжить. Для остального же организма -не айс. Прежде всего потому, что все три варианта кетоновых тел -кислоты. И их избыток снижает рН крови.
Напомню: рН это показатель кислотности, попросту говоря, количества ионов водорода в растворе. Этот показатель обратный: чем больше ионов водорода, тем кислее раствор, тем ниже рН. Физиологическая норма: 7,35-7,45. Вне этих границ наступает угроза неправильной работы белков. При рН меньше 7,0 велик риск развития комы. рН ниже 6,7 несовместим с жизнью.
На низкий рН реагирует прежде всего дыхательный центр, так как дыхание - самый быстрый способ вернуть рН к норме, через снижение СО2 и метаболический алкалоз. (Всё просто: меньше СО2 в крови - меньше его растворенной формы -угольной кислоты Н+ + НСО3- -меньше ионов водорода -выше рН). За повышением в крови кетоновых тел следует одышка. И специфический запах ацетона изо рта.
Схема происходящего проста: снижение глюкозы в клетках - энергетическое голодание (недостаточный синтез АТФ) -активация липолиза (окисления жиров) -синтез печенью кетоновых тел -снижение рН крови -стимуляция дыхательного центра -одышка + запах ацетона.
А где-то глюкозы избыток
Всё описанное выше касается того простого факта, что в клетках глюкозы мало. Теперь посмотрим на дело с другой стороны: в крови глюкозы много.
Прежде всего, глюкоза повышает осмолярность крови (осмолярность -суммарное количество всех растворенных веществ на литр раствора: представим, что мы растворили в литровом чайнике ложку соли и ложку сахара; чтобы посчитать осмолярность нужно сложить количество ионов натрия, хлора и молекул сахарозы) -по сути, кровь становится густой и вязкой как сахарный сироп. После определенного предела возможно развитие гиперосмолярной комы -отёка мозга.
Далее, глюкоза увеличивает выделение мочи почками. Механизм здесь простой: глюкоза фильтруется вместе с первичной мочой, увеличивает её осмолярность и препятствует обратному всасыванию воды. Возникает полиурия, или, менее пафосно, мочеизнурение. Вместе с мочой теряется калий, что тоже очень характерно.
В ответ на полиурию и повышение осмолярности крови активируется центр жажды и пациент начинает пить большое, вернее БОЛЬШОЕ количество воды.
Между прочим, именно выделение большого количества сладкой мочи стало симптомом, по которому древние врачи распознавали диабет.
И все это называется кетоацидоз
Итак, соберем сказанное вместе и увидим классическую картину декомпенсации диабета. В порядке появления симптомов:
1. Полиурия - пациент бегает в туалет каждый час, объем мочи каждый раз большой.
2. Жажда -может выпивать 6-10 литров в сутки. Характерный симптом: человек перед сном ставит рядом с кроватью бутылку с водой.
3. Запах ацетона. Или фруктов, лака для ногтей, у кого с чем ассоциируется.
4. Одышка. Грозный признак надвигающейся комы. Обычно с момента появления жажды и полиурии до появления одышки проходит от нескольких дней до 2-3х недель. У кого как. А вот от момента появления одышки до комы проходит около суток.
Лечить кетоацидоз (так это состояние называется), с одной стороны, несложно: инсулин, восполняем потери воды и калия, при достаточном снижении глюкозы крови добавляем глюкозу с инсулином до нормализации рН. Смысл введения глюкозы в том, что загнав в клетки всю уже имеющуюся в крови глюкозу, мы можем не до конца накормить голодные клетки. Маркёр того, что клетки не голодают - нормализация рН и снижение кетоновых тел в крови и моче -значит, печень выдохнула и вернулась к текущим делам.
С другой стороны, иногда, к счастью, не так уж часто, нормализовать рН удается только введением больших количеств соды (бикарбоната натрия), искусственной вентиляции легких и гемодиализа. Редко, но бывает. Особенно у молодых. У них печень более ретива и долго успокаивается.
В целом, если мозг жив к моменту попадания пациента в наши нежные руки, шанс, что пациент выживет, довольно высок. Без медицинской помощи отек мозга и смерть практически неизбежны.
Кстати, сейчас распространенность диабета растет с потрясающей скоростью: в 2015 году диабетом болеет каждый 11 взрослый. Можете объяснить, почему?
Гипогликемия
В чем неудобство внешнего введения инсулина? Дозировка не такая точная, как у того, что могла бы выработать собственная поджелудочная железа, будь она здорова. Поэтому вторая неотложная ситуация, связанная с диабетом, это гипогликемия.
Здесь главный игрок - головной мозг. Помним, что он без глюкозы не может от слова совсем. При снижении глюкозы крови меньше 3 ммоль/л мозг начинает кричать: "Спасите-помогите!"
Выглядит это так:
-повышенное потоотделение
-выраженная слабость, возникающая резко
-дрожь в теле
-учащенное сердцебиение
-голод
Это классические симптомы. Но бывают и не совсем очевидные, например, приступы гнева или агрессии.
Если человек быстренько не запихнет в рот каких-нибудь быстрых углеводов, то следующий этап это
-судороги и
-кома
Естественно, процесс заканчивается комой только если уровень глюкозы продолжает падать. Тут тоже может вмешаться универсальный спаситель -печень, которая быстренько разберет гликоген до глюкозы и выбросит её в кровоток. Так что частенько после эпизода гипогликемии мы обнаружим гипергликемию. Но печень успевает не всегда и кома может развиться буквально за минуту.
Кстати, правило неотложной помощи при сахарном диабете: в случае сомнений - даем сахар. Если плохо из-за высокой глюкозы, то мы ничего особо не усугубим. Если из-за низкой -спасём ситуацию.
Лечить гипогликемию, как вы понимаете, легко: вводим глюкозу, в рот или в вену и - вуаля! - больной полностью здо...э...компенсирован. В общем, вполне может встать и идти по своим делам.
И здесь серьезная ловушка для болеющих диабетом: можно ввести инсулина побольше, а если будет гипо-, съесть конфетку. Очень часто инсулиновые помпы настраиваются на режим "чуть-чуть побольше". И гипо- наступает во сне. Проблема в том, что каждая гипо- это повреждение клеток мозга. Так что частые гипогликемии неизбежно сопровождаются тяжелой энцефалопатией.
Поздние осложнения
А теперь быстренько рассмотрим поздние осложнения диабета. Быстренько потому что для подробного изучения понадобится пара десятков таких постов.
Они -прямое следствие длительных эпизодов повышения глюкозы в крови. Дело в том, что глюкоза в высокой концентрации умеет связываться практически со всеми белками, до которых сможет дотянуться. Например, с гемоглобином. По количеству гликированного гемоглобина можно посмотреть, насколько хорошо контролировался диабет за последние три месяца.
Все отдаленные осложнения диабета можно разделить на 3 группы: макроангиопатия, микроангиопатия и полинейропатия. Все они неизбежны, если диабет не контролировать, читай: не удерживать глюкозу в целевых рамках (их определяет эндокринолог), допускать гипер- и гипогликемии. И предотвратимы, если диабет контролировать. Сейчас существует масса различных инсулинов и путей их введения, позволяющих человеку с диабетом первого типа жить без осложнений. С диабетом второго типа сложнее, но и там уже много чего придумано.
1. Макроангиопатии
В переводе -поражение крупных сосудов. При диабете это атеросклероз, атеросклероз и ещё раз атеросклероз. Развивающийся очень быстро. В итоге мы увидим все известные проявления атеросклероза:
-инфаркт
-инсульт
-ишемическую болезнь конечностей, чаще всего, ног
Самому "молодому" инфаркту, который я видела, было 24 года. Юноша с сахарным диабетом. На секции (да, всё закончилось печально) была почти тотальная окклюзия (закрытие) всех трёх коронарных артерий. Что характерно: на боли пациент не жаловался. Были недавно появившиеся отёки ног и нарастающая одышка.
И это особенность диабета: полинейропатия развивается рано и резко снижает чувствительность, в том числе, болевую. Инфаркт без боли - это про диабет.
То же с инсультом: он происходит чаще и раньше, чем у людей с "обычным" атеросклерозом. Что тут ещё добавить?
А вот про ноги говорить можно долго. Ноги это ахиллесова пята людей с диабетом, уж простите за каламбур.
Во-первых, тот самый атеросклероз артерий. Возникает часто, развивается быстро и часто приводит к гангрене и ампутации. Почему к ампутациям? Потому что благодаря той самой полинейропатии человек не чувствует ишемическую боль - боль от недостатка кровотока -и пропускает стадию, когда ещё можно кровоток восстановить.
Во-вторых, существует микроангиопатия - поражение мелких сосудов ног, которое ведет к образованию незаживающих язв на стопах.
И в-третих, макро-и микроангиопатия плюс нейропатия приводят к специфической деформации стопы в виде сустава Шарко и формированию симптомокомплекса "диабетическая стопа": деформация + трофические язвы. Это осложнение настолько распространено, что в специализированных клиниках есть отдельные кабинеты диабетической стопы. Для таких пациентов разрабатывается специальная обувь, ортезы и куча всего.
2. Микроангиопатии.
Поражение мелких сосудов. Если поражение крупных сосудов - атеросклероз - вещь довольно распространенная, встречающаяся и без всякого диабета, то диабетическая микроангиопатия уникальна. Механизмы её развития ещё расшифровывать и расшифровывать: тут и дисфункция эндотелия сосудов, и нарушение синтеза оксида азота, и воспаление... Итог всё равно печальный: поражение сосудов почек и сосудов сетчатки. Первое медленно, но верно ведет к гемодиализу, и при удачном раскладе к пересадке почки, а второй -к слепоте. Зависимость от степени контроля диабета прямая. И таких молодых, слепых и на диализе, очень и очень много.
3. Полинейропатия.
Очень разнообразная патология. Поражает и мелкие нервные стволы, и тогда мы увидим потерю болевой и температурной чувствительности, и, что ещё хуже -висцеральной чувствительности (именно поэтому при диабете может не болеть ни инфаркт, ни прободная язва), и наоборот - жжение, стреляющие боли, парестезии... При поражении крупных стволов - потеря вибрационной чувствительности и ощущения положения тела. При поражении автономной нервной системы - тахикардия и ортостатическая (при изменении положения тела) гипотензия, нарушение потоотделения, нарушения моторики желудочно-кишечного тракта и многое другое. В общем, одно это осложнение способно превратить жизнь в ад. Также напрямую зависит от степени контроля гликемии.
И последнее: при некомпенсированном диабете любые воспалительные заболевания протекают значительно тяжелее. Бактерии, знаете ли, тоже любят сладкое))
Вот, собственно, и всё. Вполне просто: контролировать гликемию, не допуская ни гипер-, ни гипо-, вот, собственно и всё, и никаких осложнений.
Но количество пациентов с осложнениями говорит об обратном: диабет это сложно.
Сложно родителям, которым доктор говорит, что у их пятилетнего ребенка, которого они не смогли разбудить утром, диабет. И что инсулин и подсчёт хлебных единиц теперь на всю жизнь. И вот родители решают справиться без вредных гормонов. Натуропатия, правильное питание и никаких врачей. И представляете, помогает! На полгода - год. Именно столько длится "медовый месяц" диабета. Пока сохраняется остаточная секреция инсулина. Но проблема в том, что эта остаточная секреция всё равно закончится. И ребёнок опять окажется в реанимации с кетоацидозом.
Это сложно молодому человеку, только что вырвавшемуся из опекающих родительских рук, которому хочется быть как все, в том числе, не зависеть от инсулина. А у 18-20 летних кетоацидозы протекают особенно тяжело. С другой стороны, именно молодые экспериментируют с высокими дозами инсулина, считая, что это облегчит им жизнь. В итоге годам к 24 имеют серьезную энцефалопатию, вызванную частыми гипогликемиями.
Это сложно в любом возрасте: считать всё съеденное, придерживаться диеты, колоть инсулин или постоянно носить помпу, регулярно проходить обследования... Осложнения же происходят не сейчас, а потом.
Диализ, коагуляция сетчатки и прочие офтальмологические манипуляции, работа ортопеда, ангиохирурга и гнойного хирурга, пенсия по инвалидности, всё это очень и очень дорого. Поэтому диабетологи часами обучают пациентов контролю. Снова и снова, надеясь, что пациент услышит и сделает правильные выводы. Некоторые делают и живут долго и счастливо вполне здоровыми. Остальные же не дают нам остаться без работы.
Свежие комментарии