Фото: Raymond Coyne / Mill Valley Public Library
За более чем полтора года пандемии COVID-19 медицинские маски прочно вошли в жизнь обыкновенных людей. «Лента.ру» разбирается, кто их дал человечеству, какую роль в их распространении сыграла эпидемия (не коронавируса) в Китае, почему они одноразовые и позволяют ли чувствовать себя в безопасности от заражения коронавирусом.
«Вуаль» против стрептококков
Поиск методов борьбы с заражением наука начала еще до того, как обнаружила первых переносчиков инфекции. Прежде всего медиков интересовало, как снизить риск хирургических инфекций — в частности, печально известной гангрены — и смертей от них. Уже в середине XIX века работы Джозефа Листера, Луи Пастера дали начало антисептике — системе мер по уничтожению микроорганизмов в организме. Вслед за ней появилась и асептика, которая заботилась о том, чтобы микроорганизмы не попали в саму рану. Руки, инструменты и даже дыхание медицинского персонала должны были быть стерильно чистыми.
В 1897 году исследовавший развитие туберкулеза гигиенист Карл Вильгельм Флюгге опубликовал ряд работ, в которых описал свое открытие — слюна может содержать бактерии-переносчики инфекций. Кроме того, в работах Флюгге говорилось о необходимости поддержания дистанции от зараженного для предотвращения большего заражения.
В том же году ученый совместно с коллегой по Университету Бреслау, главой хирургического отделения Йоханном фон Микуличем-Радецким — пионером использования в хирургии стерильных перчаток — провели операцию с «повязками на рту», сделанными из марли. «Мы дышали через них так же легко, как и дама на улице в вуали», — вспоминал Микулич-Радецкий.
Ассистент Микулича Вильгельм Хюбнер описал затем в своей работе двухслойную маску из марли, которая должна была предотвращать распространение капель инфекции.Все в том же 1897 году примеру немецких коллег последовал французский хирург Поль Бержер. Используемая им маска состояла уже из шести слоев марли и закреплялась поверх не только рта, но и носа. Нижний же ее конец пришивался непосредственно к медицинскому халату. В феврале 1899 года Бержер представил свой доклад «Об использовании маски при оперировании» Хирургическому обществу Парижа. Реакция была далеко не единодушной. «Я никогда не носил маску и не буду делать этого впредь», — заявил один из членов общества, господин Террье.

Карл Флюгге
Фото: Zip Lexing / Legion-media

Йоханн Микулич-Радецкий
Фото: Historic Collection / Legion-media

Поль Бержер
Фото: United Archives International / Legion-media
В 1905 году Элис Хэмильтон доказала присутствие стрептококков в каплях мокроты и предложила медицинским работникам использовать маски для предотвращения распространения стрептококковой инфекции в операционных. Тем не менее до 1910 года их использование оставалось весьма ограниченным. «Традиционно непросвещенные с презрением относятся к необходимым предосторожностям, предпринимаемым теми, кто практикует асептическую хирургию; само значение слова "асептический" забыто», — сетовал в своей книге британский доктор Беркли Мойнихэн. Выплевываемые изо рта бактерии «хуже, чем самые плохие их собратья из канализации Лондона», и если не использовать маски, то все — хирурги, их ассистенты, все вокруг операционного стола — должны хранить гробовое молчание, подчеркивал специалист.
В больницах Маньчжурии
Для того чтобы медицинские маски получили подлинное признание, понадобилась масштабная эпидемия в Китае. В сентябре 1910 года в Маньчжурии началась масштабная вспышка бубонной чумы — той самой «черной смерти», выкосившей пол-Европы в середине XIV века
К концу декабря 1910 года в Фуцзядяне — городе-спутнике одного из главных центров провинции Харбина — ежедневно умирали до 100 человек. За четыре месяца скончались более 60 тысяч человек. Для борьбы с эпидемией китайское правительство направило в регион выпускника Кембриджского университета, проректора Военно-медицинского института в Тяньцзине У Ляньдэ. По прибытии в Харбин тот установил, что действительно имеет дело с легочной чумой, передающейся воздушно-капельным путем. Для борьбы с чумой У Ляньдэ предложил ряд мер — дезинфекцию жилых районов, ограничение передвижения населения, контроль над группами высокого риска, централизованный сбор и кремация трупов (что было невиданно для тогдашнего Китая). Кроме того, всех докторов, медсестер и даже похоронные команды обязали носить разработанные доктором маски из нескольких слоев марли и хлопковой ваты.
Меру высмеяли. Работавший вместе с У Ляньдэ французский доктор Жеральд Месни решил доказать неправильность вывода китайца о воздушно-капельном способе передачи. Он продолжил ходить по городу без маски и без нее же отправился в госпиталь посетить больных чумой. Через шесть дней он умер.
Маски стали носить медперсонал, солдаты и многие обычные люди. Это — равно как и другие меры У Ляньдэ — помогло предотвратить дальнейшее распространение чумы. Последний заболевший в Харбине был зарегистрирован 1 марта 1911 года. К апрелю 1911 года с эпидемией в целом было покончено. Маска стала символом современной науки, о ее применении стали охотно писать газеты многих стран мира, а У Ляньдэ в 1935 году номинировали на Нобелевскую премию по физиологии или медицине.
Поэтому, когда в 1918 году разразилась пандемия «испанки», маска У уже была хороша известна врачам и людям. Практически во всех странах было налажено массовое ее производство. Ношение масок в США стало обязательным для полицейских, медиков и даже жителей некоторых американских городов. Снижение смертности в некоторых из них — в частности, в Сан-Франциско — связывалось с ношением масок. Именно в это время изменилось обоснование ношения масок: теперь они не только предотвращали распространение инфекции в операционной, но и защищали носившего их от заражения на улице. Успех У Ляньдэ повлиял и на общую популярность масок как защиты от инфекции в Восточной Азии, которая сохраняется до сих пор.
Дизайн масок не был единым — было зарегистрировано несколько различных патентов. Большинство масок было можно стирать. Как правило, они состояли из нескольких слоев хлопковой ваты и водонепроницаемого материала, закрепленных металлическим каркасом, который можно было стерилизовать.

У Ляньдэ
Фото: Historic Collection / Legion-media
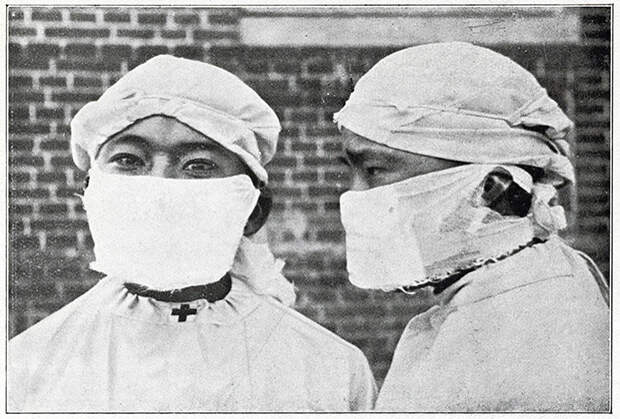
Применявшиеся У Ляньдэ маски
Фото: K. Chimin Wong / Wellcome Collection
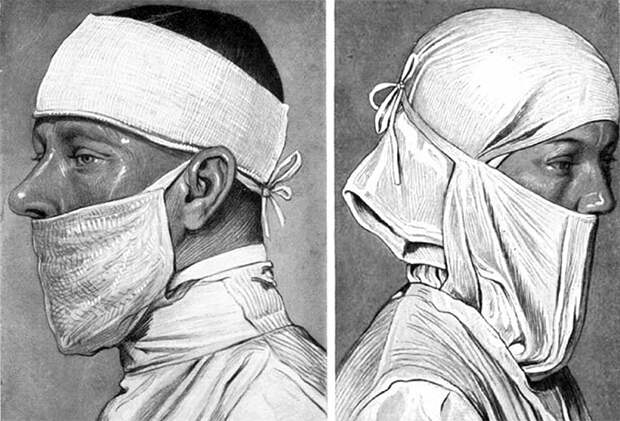
Маски хирургов и медицинских работников в 1920-х. Нос оставлялся открытым специально
Изображение: European Journal of Medical Research
Позднейшее исследование фотографий хирургов в США и Европе показало, что к 1923 году более двух третей из них использовали маски. Тем не менее даже в медицине применение масок оставалось не повсеместным. «Их использование — к слову, весьма неудобное — не необходимо. Только люди с простудой или ангиной должны использовать повязку на рту, стерилизованную паром», — писал в 1914 году в руководстве для врачей общей практики хирург Франц Кениг. Особенно медленно шло внедрение масок в хирургии малых разрезов. Однако в 1920-х и 1930-х годах медицинская маска окончательно завоевала свое место в операционных.
Исследователи тестировали и сравнивали эффективность многоразовых масок с помощью ряда экспериментов, в которых разбрызгивали на них культуры бактерий или же следили за распространением инфекции среди добровольцев в специальных камерах. Несмотря на различия в эффективности фильтрации бактерий, при правильном использовании маски успешно защищали от инфекций.
Окончательно необходимости признания масок как средства предотвращения развития инфекции поспособствовала Вторая мировая война: стираемые и дезинфицируемые маски были окончательно общепризнаны и стали различаться лишь числом слоев марли.
Один раз — нет зараз
К тому времени — начиная с 1930-х годов — ватно-марлевые маски уже начали заменяться бумажными масками одноразового использования. Вскоре бумагу в таких масках сменили синтетические материалы. В начале 1960-х в научных журналах по хирургии и сестринскому уходу стало пропагандироваться использование одноразовых масок из нетканого синтетического волокна. В статьях подчеркивалась их эффективность и удобство — в отличие от традиционных, чашкообразные маски удобно прилегали к лицу и позволяли фильтровать не только исходящий, но и входящий воздух. Их одноразовость объяснялась тем, что синтетическая ткань при стерилизации начинала разрушаться.
Одноразовыми стали не только маски, но и шприцы, иглы, подносы и даже хирургические инструменты. Частично такой переход к «тотальной системе одноразового использования» объяснялся необходимостью снизить риски нарушения стерильности. Однако во многом такая трансформация в западной медицине объяснялась необходимостью снизить расходы на оплату труда. Кроме того, играли свою роль и агрессивные маркетинговые кампании производителей среди медицинских работников. Изделия одноразового пользования были удобны, а преимущества понятны каждому, кто «видел сборку побывавших в автоклавах тканевых масок».
Поддержанные производителями исследования показывали, что новые синтетические маски превосходят по эффективности традиционные. Однако зачастую многоразовые маски исключались из сравнения в исследованиях. Тем не менее проведенное в 1975 году исследование показало, что маска из четырехслойного хлопкового муслина эффективнее масок из синтетических волокон. Однако широкого применения подобные маски не нашли. В новейших работах проводились сравнения произведенных промышленностью одноразовых масок с хлопковыми масками ручной работы, которые показали большую эффективность первых. После этого разработка многоразовых масок для промышленного производства во многом прекратилась — хотя некоторые ученые предполагают, что стирка последних может повышать их эффективность в сдерживании бактерий.
Одноразовая медицинская маска
Фото: pixabay

Эскиз медицинской маски, сделанный Сарой Тернбулл
Фото: Design Museum Foundation

Респиратор N95
Фото: pixabay
Вслед за масками в медицине стали использоваться и респираторы — в отличие от первых, те создают воздухонепроницаемую изоляцию. Однако первоначально они использовались для эффективного улавливания мелкодисперсной пыли в горнодобывающей промышленности. В 1961 году компания 3M выпустила хорошо узнаваемую маску из нетканого волокна, разработанную дизайнером Сарой Тернбулл. Однако вскоре выяснилась, что маска не может блокировать проникновение патогенных микроорганизмов, и ее начали продвигать как «пылевой» респиратор. Со временем в них стали использоваться микроволокна, позволяющие повышать эффективность фильтрации. Однако полностью это проблемы не решало.
В 1995 году Питер Цай запатентовал новый электростатический материал, содержащий как положительный, так и отрицательный заряды. Нейтральные частицы — в частности, вирусные — притягиваются и поляризуются, тем самым удерживаясь в материале.
Респираторы с фильтром из этого материала соответствовали стандарту Национального института по охране труда и промышленной гигиене N95 — это значит, что они задерживают 95 процентов содержащихся в воздухе частиц диметром 0,3 микрометра и больше
Вскоре обеспокоенные распространением антибиотикорезистентного туберкулеза Центры по контролю и профилактике заболеваний США разрешили использование данного материала медицинскими работниками.
Маски и коронавирус: и кнут, и пряник
С началом пандемии коронавируса ВОЗ не сразу стала рекомендовать ношение масок. Это делалось для того, чтобы предотвратить их недостаток у медицинских работников. Однако затем, начиная с апреля, использование масок и респираторов все-таки было разрешено — для того, чтобы максимально предотвратить заражение SARS-CoV-2 и максимально сдержать распространение вируса среди населения. Позднее исследование показало, что уровень смертности на душу населения в тех странах, где ношение маски требовалось или было рекомендовано властями, был в четыре раза меньше. В тех же странах, где таких норм не было, передаваемость вируса была в 7,5 раза больше. Впрочем, государственное насилие зачастую и не требуется: так, было показано, что за три недели эпидемии в Гонконге число носивших маски на улицах выросло с 74 до 97 процентов. В то же время сторонники обязательного ношения масок указывают на то, что такой подход более справедлив и не приводит к стигматизации носителей масок (или же людей, их не носящих).
Частицы коронавируса чрезвычайно малы — их диаметр составляет около 0,1 микрометра, что недостаточно даже для респираторов N95, что вызывает опасения в эффективности масок. Но вирус не распространяется сам по себе, маскам и не требуется сдерживать распространение столь малых частиц. Диаметр большинства капелек и аэрозолей составляет от 0,2 до сотен микрометров, у большей части он варьируется в диапазоне от одного до десяти микрометров.
Вариантов коронавируса все больше. К чему приведет его дальнейшая эволюция?
До сих пор, однако, неясно, частицы какого размера наиболее важны для переноса SARS-CoV-2. Однако тот факт, что достаточно часто болезнь распространяют бессимптомные носители, говорит о вероятной важности аэрозолей. Даже маски N95 в повседневном использовании блокируют лишь около 90 процентов аэрозолей. Международная команда исследователей в июне 2020 года показала, что эффективность защиты медицинских и тканевых масок составила 67 процентов. Однако даже хлопковые футболки способны блокировать половину вдыхаемых аэрозолей — и около 80 процентов выдыхаемых. Почти любая ткань может блокировать распространение аэрозолей диаметром от 4-5 микрометров в 80 процентах случаев, отмечает сотрудница Политехнического университета Виргинии Линдси Марр. Чем больше слоев в маске и чем разнообразнее ее материалы — тем лучше.
Исследователи из США в августе 2020 года с помощью лазеров и камер смартфонов сравнили, как разные ткани и маски предотвращают распространение мелких капель. Выяснилось, что большинство масок с этой задачей справляются. При этом ученые обнаружили опасность шарфов-труб — они уменьшали размер выдыхаемых капель.
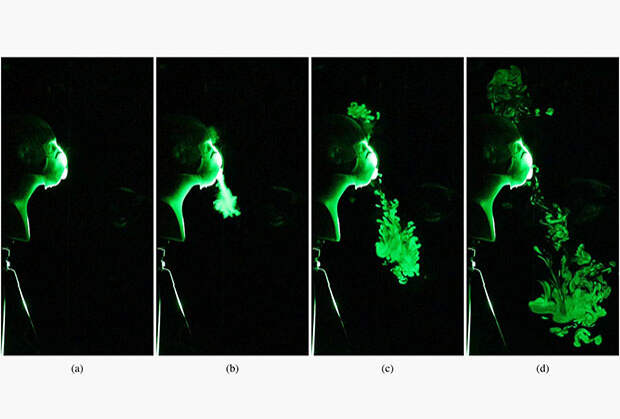
Распределение микрокапель при дыхании в респираторе N95 с клапаном для выдоха
Изображение: S. Verma et al. / Phys. Fluids
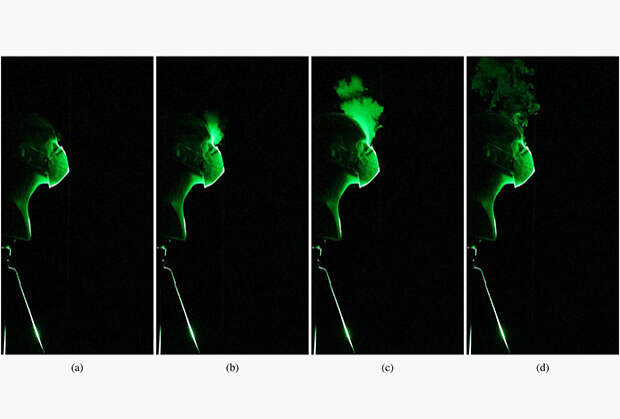
Распределение микрокапель при дыхании в обычном респираторе N95
Изображение: S. Verma et al. / Phys. Fluids
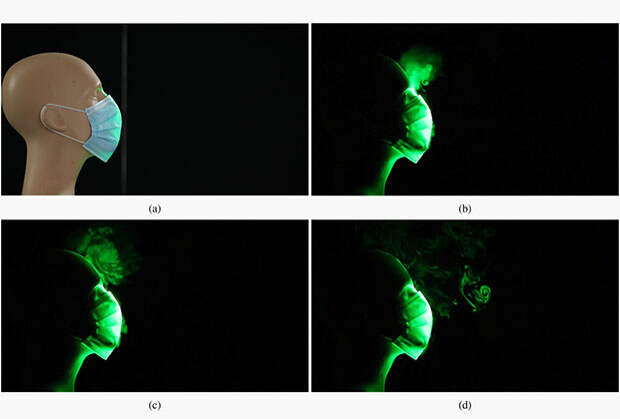
Распределение микрокапель при дыхании в медицинской маске
Изображение: S. Verma et al. / Phys. Fluids

Распределение микрокапель при дыхании в медицинской маске
Изображение: S. Verma et al. / Phys. Fluids
Кроме собственно фильтрации, медицинские маски влияют на направление выдыхаемого потока воздуха — что также снижает риск передачи SARS-CoV-2. Любой из типов масок способен снизить поток выдыхаемого воздуха (и наличествующие в нем вирусные частицы) на 63 процента.
70
сантиметров
могут преодолеть выдыхаемые вирусные частицы без надетой маски
С надетой маской выдыхаемые частицы могут преодолеть всего лишь 35 сантиметров. В то же время исследователи из Университета Бундесвера показали, что у обычных масок могут формироваться «утечки» выдыхаемого воздуха. Однако маска по определению не может полностью предотвратить распространение потока воздуха при дыхании, и, как следствие, социальное дистанцирование остается необходимой мерой, подчеркивают ученые.
В эксперименте исследователи из Гонконга показали, что без барьера из медицинской маски две трети здоровых хомяков заражались коронавирусом от больных сородичей. При его наличии же этот показатель составил 25 процентов — и протекание болезни было более легким. Ученые предполагают, что маски снижают и дозу передаваемого вируса, что приводит к более умеренному протеканию COVID-19. Ученые из Китая в ходе наблюдательного исследования жителей Пекина выяснили, что ношение масок до появления симптомов обеспечивает эффективность предотвращения передачи вируса в 79 процентах.
Кроме того, ношение маски может иметь и психологический эффект: было обнаружено, что при надевании человеком маски окружающие старались качественней соблюдать и другие меры по сдерживанию распространения коронавируса — к примеру, социальное дистанцирование.
Также не стоит и недооценивать влияние масок на экономику: по подсчетам ученых, ношение может приносить от трех до шести тысяч долларов дополнительно за счет снижения риска смертности. Каждая же носимая медицинским работником маска может приносить миллионы долларов.

Свежие комментарии